Жаропонижающие средства для детей назначаются педиатром. Но бывают ситуации неотложной помощи при лихорадке, когда ребенку нужно дать лекарство немедленно. Тогда родители берут на себя ответственность и применяют жаропонижающие препараты. Что разрешено давать детям грудного возраста? Чем можно сбить температуру у детей постарше? Какие лекарства самые безопасные?
Определение дисплазия означает неправильное структурное развитие органа либо ткани организма человека. Под термином современная медицина рекомендует понимать общие расстройства эмбриогенеза и нарушения формирования тканей после рождения человека. Аналогичные данные предоставляет РКФ. Нарушения способны затрагивать любые органы и ткани, составляющие структуру человеческого организма. Изменёнными становятся величина и форма клеток и тканей, целых органов. Возможно диспластическое разрастание эпителия многих органов, клеток надпочечников, мозолистого тела. Отдельной главой выступают мезодермальная и лимфофолликулярная дисплазия, мультикистозная дисплазия почек и надпочечников.
Часто дисплазия выступает в роли врождённого патологического состояния, способна развиваться у взрослых людей под воздействием ряда неблагоприятных факторов. Диспластические процессы поражают с одинаковой частотой мужчин, женщин, животных, согласно данным РКФ. В избранных случаях возможно определить наличие патологии у плода.
Термин дисплазия, или диспластический процесс, введён в обращение сравнительно недавно, но современная медицина и врачи РКФ стали использовать название достаточно широко.
Вопреки распространённому мнению, и воспаление – различаются. Каждая патология обнаруживает индивидуальные причины и отдельный код в международной классификации МКБ 10.
Различают виды дисплазии опорно-двигательного аппарата, развивающиеся на фоне неблагополучно протекавшей беременности либо наследственной предрасположенности. Каждый вид дисплазии имеет собственный код и определение по МКБ 10, зафиксирован врачами РКФ. Виды дисплазии поражают скелетные ткани, хрящи и суставную ткань.
- Спондилоэпифизарная дисплазия — группа заболеваний, когда нарушается правильное развитие костной ткани в конечностях, позвоночнике и костном кольце таза. Нарушение строения костной ткани приводит к уплощению тел позвонков, замедлению роста и нарушению развития точек окостенения. Спондилоэпифизарная дисплазия носит генетически обусловленный характер, сопровождается дистрофическими изменениями в сетчатке глаз, нарушением роста и развития зубов.
- Эпифизарные дисплазии включают патологические состояния: , поражающая собственно эпифизы трубчатых костей, точечная эпифизарная дисплазия, спастическая, гемимелическая и диспластический процесс тазобедренного сустава. Множественная эпифизарная дисплазия долгое время расценивалась как атипичная ахондроплазия, однако исследования ученых доказали, что разница присутствует.
- поражает тазобедренный сустав, приводит к образованию врождённых вывихов и подвывихов тазобедренного сустава. Если у врача ортопеда возникает подозрение на дисплазию при осмотре ребёнка первого года жизни, назначается ультразвуковое исследование тазобедренного сустава. Когда ребёнку исполнится три месяца, возможно делать рентгеновские снимки.
- Дистрофическая дисплазия являет аутосомно-рецессивный процесс, поражающий хрящи и связки органов, включая опорно-двигательный аппарат. Дистрофическая дисплазия характеризуется карликовостью, контрактурами в суставах, деформацией костей верхних конечностей.
- Кампомелическая дисплазия проявляется во внутриутробном недоразвитии хрящевой ткани опорно-двигательного аппарата и относится к разряду остеохондродисплазий. Часто диагноз выставляется до родов при обследовании плода. Патогномоничным симптомом считаются изогнутые голени и бедра ребёнка. Часто кампомелическая дисплазия у плода сочетается с многоводием и выступает причиной преждевременных родов.

- Ядерная дисплазия наблюдается у новорожденных, поражает ядра окостенения головки тазобедренного сустава и опорно-двигательного комплекса. Чаще заболевание поражает девочек. Характерным признаком становится диспропорция анатомической головки бедра и суставной впадины, их недоразвитие. Степени тяжести указанного диспластического процесса сильно варьируют, от лёгкой до крайне выраженной. заключается в незначительных изменениях. Умеренная степень характеризуется наличием подвывихов тазобедренного сустава. В тазобедренного сустава – сопоставима с врождённым вывихом бедра. Часто ядерная дисплазия тазобедренных суставов возникает при ягодичном предлежании плода, осложняя течение родов. Заболевание вызвано рядом провоцирующих факторов. Если обращение к врачу выполнено вовремя, проведённый тест на дисплазию оказался положительным, в большинстве случаев удаётся исправить патологию консервативным путём до конца первого года жизни ребёнка. К примеру, с помощью аппарата Гневковского. Используются специальные ортопедические шины Виленского либо корсет. После первого года жизни ребёнок сможет передвигаться самостоятельно, впоследствии заниматься спортом. Армия для мужчин, перенесших до года дисплазию, решается в индивидуальном порядке с учётом состояния призывника. Продолжительность лечения зависит от степени тяжести заболевания. Широко применяются специальные шинки при дисплазии (к примеру, Виленского), мягкая распорка между ножками ребёнка. В тяжёлых случаях распорка становится гипсовой. Часто назначается аппарат Гневковского. После ношения ортопедических приспособлений типа шины Виленского назначается массаж и лечебная физкультура.
- Диастрофическая дисплазия ранее выделялась как разновидность ахондроплазии. Характеризуется косолапостью с двух сторон и нарушениями отведения бедра. По мере подрастания ребёнка диастрофическая дисплазия проявляется кифосколиозом и деформированной грудной клеткой. Наследуется диастрофическая дисплазия по аутосомно-доминантному типу. При патологии наблюдается косолапость с обеих сторон, наиболее часто в виде эквиноваруса. Отведение в тазобедренных суставах затруднено. После достижения ребёнком первого года жизни, когда малыш начинает самостоятельно ходить, начинают развиваться симптомы сколиоза и контрактуры суставов. Для устранения нарушений необходимо носить шину Виленского.
При рентгенологическом исследовании снимки позволяют определить деформацию позвонков, признаки сколиоза. Снимки поясничного отдела отображают клиновидные тела позвонков. Во всех суставах тела отмечается сужение эпифизарных отделов костей. Купол вертлужной впадины плоский, лимбус выражен крайне слабо. Бедренные кости смещены вверх, достигают крыльев подвздошных костей. Тазовые кости выражено деформированы, что демонстрируют рентгеновские снимки. В запущенных случаях выявляется эрозия хряща и суставных головок.
Для животных разработан специальный тест на дисплазию, предложенный РКФ, позволяющий оценить состояние тазобедренных суставов.
Как лечить дисплазии костно-мышечной системы
Чтобы лечение проблем опорно-двигательного аппарата проходило эффективно, используются специальные ортопедические шины и приспособления. К примеру, можно применять шину Виленского. Детям часто назначают носить аппарат Гневковского. Аппарат состоит из пояса, сделанного из медицинской стали и специальных манжеток, надеваемые на бедра для правильной фиксации тазобедренного сустава и опорно-двигательного аппарата.
Назначает носить аппарат Гневковского врач. Продолжительность лечения определяется индивидуально в каждом случае после проведения полноценного обследования и появления значительной динамики. Другим действенным методом считается шина Виленского. Перед надеванием шины Виленского необходимо посоветоваться с врачом.
При выраженном болевом синдроме в позвоночнике современная медицина широко использует корсет Орлетт. Показаниями к применению средства становятся диспластические и дистрофические изменения позвонковых тел, травмы у мужчин после занятий спортом, острые боли в позвоночнике.
При дисплазии суставов у мужчин нельзя заниматься профессиональным спортом, болезнь повлечёт рецидив обострения и выраженный болевой синдром.
Если дисплазия протекала в лёгкой форме и откорректирована вовремя, впоследствии человеку возможно давать значительные нагрузки на конечности, даже заниматься спортом. Для этого допустимо воспользоваться специальными шинами, к примеру, Виленского.

Диспластические процессы сосудов
Фиброзно мышечная дисплазия относится к гиперпластическим процессам, поражающим артериальную сеть. Часто происходит поражение сонной артерии и почечных сосудов, реже поражает коронарные артерии или сосуды нижних конечностей. Другое название заболевания – фибромускулярная дисплазия или фибромышечная дисплазия. Наиболее часто заболевание поражает среднюю мышечную оболочку сосудов. Фибромускулярная дисплазия характеризуется гиперпластическим разрастанием тканей и появляется в сочетании с фиброзом эластической оболочки. На ангиографии фибромышечная дисплазия имеет вид бус или чёток, позволяя выставить диагноз с высокой достоверностью. Достоверный диагноз «фиброзно мышечная дисплазия» устанавливает биопсия тканей.
Лечение заболевания осуществляется путём назначения антиагрегантов, если не выявлены противопоказания к применению. В отдельных случаях проводится ангиопластика поражённого сосуда. Заболевание способно давать рецидив, требует регулярного наблюдения врачом. По данным РКФ прогноз у животных считается сомнительным.
Гормональные диспластические процессы
Дисгормональная дисплазия шейки матки, или гиперкератоз, считается атипическим разрастанием и изменением структуры эпителия шейки матки в её влагалищном отделе. Заболевание относят к разряду предраковых. Развивается на фоне эрозии или длительно текущего воспаления. Часто возникает у женщин после родов. Если процесс длится менее года, считается обратимым, хорошо поддаётся лечению. Важно обнаружить дисплазию шейки матки и эндометрия на ранних сроках, провести профилактику развития онкологических заболеваний, предупредить рецидив заболевания.

Эффективным диагностическим средством становится биопсия тканей, обнаруживающая гиперкератоз и изменения клеток плоского эпителия. При обнаружении воспаления шейки матки можно применять эпиген спрей, с помощью которого делают аппликации и орошения. Особенно эффективен эпиген спрей при инфицировании вирусами папилломатоза. Наносить эпиген спрей допустимо в домашних условиях по рекомендации врача. Хорошим эффектом обладает Индол.
Дисгормональная дисплазия отличается от эрозии. Согласно исследованиям РКФ, в случаях эрозии у животных происходит механическое травмирование тканей слизистой оболочки. При диспластическом процессе происходит изменение клеток плоского эпителия, выстилающего шейку матки, развивается гиперкератоз. Часто наблюдается рецидив процесса, особенно в местах, где образовалась эрозия или гиперкератоз. Часто развитию процесса способствует наступившая менопауза. Уточнить диагноз позволит биопсия. С большой степенью вероятности удаётся выявить гиперкератоз клеток плоского эпителия шейки матки. Для комплексного лечения используют спрей эпиген и биодобавку индол.
Наиболее частые причины развития дисплазии шейки матки и эндометрия — вирусы папилломы человека, характеризующиеся повышенной онкогенностью. Если у женщины имеется эрозия шейки матки, вирус инфицирует клетки, вызывая их перерождение, после чего развивается онкологическое заболевание. Диагноз требует подтверждения с помощью лабораторных анализов. Лечение осуществляют с использованием средства эпиген спрей или индол. Основным фармакологическим эффектом препарата эпиген служит его выраженное противовоспалительное свойство. Если необходимо лечение обоих партнеров, допустимо применять эпиген и для мужчин. При местном лечении папилломатоза у мужчин спрей впрыскивают в уретру. Препарат имеет противопоказания, требуется применять по рекомендации врача. Заниматься самолечением и делать самостоятельно назначения запрещено! Эффективно лечиться помощью фотодинамической терапии или препарата Индол. Специалисты РКФ рекомендуют длительное наблюдение и курсовое лечение.

Основным факторами, провоцирующими дисплазию, становятся:
- Иммунодефицит, вызванный стрессами, тяжёлыми заболеваниями надпочечников, неправильным питанием, операцией конизации шейки матки. Немаловажную роль играет питание при дисплазии. Получить консультацию по питанию и уходу за животными можно у специалистов РКФ.
- Вредные привычки.
- Хронические вялотекущие воспаления половых путей, после которых часто развиваются эрозия и гиперкератоз.
- Менопауза, большое количество родов, осложнения у матери и плода, состояние после конизации шейки, состояние после операции надпочечников.
- Эрозия шейки матки.
Диагностика дисплазии проводится с помощью осмотра врачом, гинекологических мазков, кольпоскопического исследования. Широко применяется ультразвуковая диагностика тела матки и придатков, биопсия тканей. В качестве консервативной терапии широко используется эпиген спрей для снятия воспаления либо биопрепарат Индол.
Лечение дисплазии шейки матки осуществляется оперативным методом конизации. При проведении конизации осуществляется забор кусочка ткани с образцом клеток плоского эпителия. Заживление после операции проходит быстро и безболезненно, позволяет предотвратить рецидив. В послеоперационном периоде назначают спрей эпиген, лечение фотодинамической терапией, Индол.
Чтобы предотвратить рецидив, показано регулярно проходить обследование у гинеколога, включая менопаузу. В виде профилактики допустимо принимать препарат Индол.
Гиперкератоз клеток плоского эпителия шейки матки часто наблюдается у женщин в период менопаузы. Физиологические изменения в организме женщины приводят к гиперкератозу. В гинекологической практике гиперкератоз клеток плоского эпителия шейки матки занимает ведущее место по частоте встречаемости. В последнее время гиперкератоз имеет тенденцию к омоложению. Заболевание часто сопровождает мультикистозная дисплазия. Эффективно лечение с помощью фотодинамической терапии и препарата Индол. Животное должно быть регулярно обследовано у специалистов РКФ.

Дисплазии лицевого черепа и черепных нервов
- Врождённая септооптическая дисплазия ещё носит название синдром Монсьера. Это заболевание носит наследственный характер и выражается недоразвитием зрительного нерва, отсутствием прозрачной перегородки головного мозга, недоразвитием мозолистого тела и гипопитуитаризмом. Эта патология обнаруживает различные симптомы и варианты течения. Наиболее тяжёлые случаи заболевания характеризуются полной слепотой, поражением мозолистого тела, надпочечников, и недоразвитием интеллекта. Однако более часто встречается умеренная клиническая картина, характеризующая данный диагноз.
- Септохиазмальная дисплазия клинически выражается горизонтальным нистагмом, недоразвитием диска зрительного нерва и мозолистого тела. Нарушения зрения могут иметь весьма широкий диапазон. Нистагм обычно начинает проявляться у детей первого года жизни. Однако дать точный прогноз у детей до года бывает затруднительно, а то и вовсе невозможно. К сожалению, эффективных методов, чтобы исправить зрение при такой патологии, как септо оптическая дисплазия, до сих пор не разработано.
- Фронтоназальная дисплазия клинически проявляется сращениями швов черепа, брахицефалией, специфическим разрезом глазной щели, множественными аномалиями костей и суставов, поражением мозолистого тела.
- Фронтоназальная дисплазия сцеплена с Х-хромосомой и у мужчин встречаться крайне редко. Если фронтоназальная дисплазия носит доминантный характер, она характеризуется множественными пороками развития черепа и мозолистого тела. У женской половины населения этот синдром протекает тяжелее, чем у мужчин.
- Мезодермальная дисплазия поражает сетчатку глаза.
Диагностика синдромов проводится при помощи магниторезонансной томографии черепа. Для мужчин не рекомендуются занятия спортом и армия.
Дисплазии зубов
В стоматологической практике выделяется такая нозологическая единица, как дисплазия дентина, или синдром Капдепона-Стентона. Поражает ретикулярный дентин, коронковый. Дисплазия дентина первого типа наследуется по аутосомно-доминантному принципу и поражает как молочные зубы, так и коренные. Рентгеновские снимки зубов позволяют определить короткие корни зубов и отсутствие корневых каналов. При коронковой форме зубы имеют голубоватый цвет, полости коронок при этом облитерируются. Малейшая эрозия коронки или шейки зуба приводит к его быстрому разрушению.
Синдром Капдепона известен как наследственный чёрный зуб. Это наследственное заболевание, названо по имени французского врача Капдепона, проявляется в изменении цвета зубной эмали из-за её истончения и обнажения дентина, показывающего коричневатый цвет.
Корни зубов при этом укорочены, не реагируют на раздражители. Снимки зубов при синдроме Капдепона демонстрируют уменьшение полости зуба и полное сужение корневых каналов. Синдром относится к генетическим и передаётся по аутосомно-доминантному признаку. Лечить синдром Капдепона возможно лишь симптоматически. Диагноз подтверждается клиническим осмотром и рентгенологическим исследованием.
Дисплазии нейроэндокринной системы
Ряд пациентов с синдромом Кушинга поражено диспластическим процессом надпочечников. Не менее часто встречается патология мозолистого тела. Часто заболеванию сопутствует мультикистозная дисплазия почек.
Часто узелковое перерождение надпочечников выявляется в пожилом возрасте. Влияя на выброс гормонов из группы кортикостероидов, дисплазия приводит к развитию аденомы надпочечников. Чётко причины развития не установлены, однако подавляющее большинство клиницистов склоняется к аутоиммунной природе. Помимо поражения надпочечников отмечаются прочие нарушения – гиперпигментация кожи, предсердная миксома, мультикистозная дисплазия.
При проведении исследования на УЗИ мультикистозная дисплазия обнаруживает себя в виде множества кистозных образований.
Диффузный процесс диспластического поражения надпочечников трудно выявить на УЗИ. Информативным методом исследования надпочечников и мозолистого тела будет магниторезонансная томография и исследование крови на гормоны.
Дисплазией мозолистого тела называется его аномальное строение, сформировавшееся в результате нарушения гистогенеза. Поражение мозолистого тела проявляется в виде дисплазии и гипоплазии.
Частым поражением эндокринной системы становится лимфофолликулярная дисплазия подслизистых слоёв пищеварительной системы. Лимфофолликулярная дисплазия чаще всего поражает поджелудочную железу и пищеварительные железы кишечника.
P.L. Tavormina et al . обнаружили новую миссенс-мутацию гена FGFR3 у четырех пациентов со скелетными дисплазиями, не состоящих в родстве, которая по тяжести клинических проявлений приближалась к танатофорной дисплазии I типа. У трех из них начиная с раннего детства отмечалось появление областей выраженной гиперпигментации кожи, характерной для черного акантоза (acanthosis nigricans).
Все они страдали тяжелыми неврологическими нарушениями и начиная с периода позднего детства обходились без длительного применения средств для жизнеобеспечения. При мутации гена FGFR3 (А1949Т: Lys650Met) происходит замена нуклеотида, расположенного рядом с тем нуклеотидом, замена которого возникает при танатофорной дисплазии II типа (A1948G: Lys650Glu) и вызывает изменения в аминокислотной последовательности белка, когда лизин в позиции 650 заменяется двумя разными аминокислотами.
Авторы обозначили фенотип , вызываемый мутацией (A1948G: Lys650Met), как «тяжелая ахондроплазия, связанная с задержкой развития и черным акантозом», поскольку данное состояние имело значительные отличия от фенотипов при других известных мутациях FGFR3.
Это состояние сопровождается тяжелыми нарушениями энхондрального окостенения , которые в значительной степени аналогичны тем, которые наблюдаются при танатофорной дисплазии I типа. Кроме этого отмечаются редко встречающиеся деформации костей, такие как искривление бедренной кости с обратным расположением ее оси (то есть с формированием заднего апекса), искривления больше- и малоберцовых костей и искривление ключицы в виде «бараньего рога» (ram"s horn).
В дополнение к скелетным аномалиям у выживших пациентов с данным заболеванием присутствуют прогрессирующий черный акантоз, аномалии центральной нервной системы, судороги и тяжелое отставание в развитии. Однако при этом состоянии не наблюдается форма черепа в виде «трилистника» (cloverleaf) или краниосиностозы.
Танатофорная дисплазия является наиболее часто встречающейся летальной скелетной дисплазией у плодов и новорожденных. Она характеризуется выраженной ризомелией конечностей в сочетании с нормальной длиной туловища, узкой грудной клеткой и большой головой с выступающим лбом.
Частота ее распространенности составляет от 0,24 до 0,69 на 10 000 родов. Существует два типа данной патологии: тип I - с типично искривленными бедренными костями в виде «телефонной трубки» (telephone receiver) без «черепа-трилистника»; и тип II - с выраженным «черепом-трилистником» и короткими, не искривленными длинными трубчатыми костями. Однако умеренно выраженные признаки «черепа-трилистника» были описаны и при I типе танатофорной дисплазии.
Каждый из этих типов вызывается различными мутациями гена FGFR3. Дифференциальный диагноз между этими типами дисплазии проводится на основании рентгенологических и гистологических данных. Относительно характера наследования этой патологии существуют противоречивые мнения. Все случаи танатофорной дисплазии I типа и большинство наблюдений при II типе возникают спорадически. Имеются описания только нескольких случаев семейной формы заболевания для танатофорной дисплазии II типа.
Дисплазия - термин, который обозначает патологию в развитии органов, тканей и частей тела человека. Которая может иметь начало как в период эмбриогенеза, так и в постнатальный период.
Обычно эта патология заключается в различного рода изменениях размеров, форм, строения клеток, тканей и органов и является врожденной, хотя в некоторых случаях проявляется в детском возрасте и даже у людей старшего возраста.
В зависимости от характера пораженного органа или тканей выделяются, дисплазия соединительной ткани, шейной матки, тазобедренного сустава, метаэпифизарная и фиброзная диплазии.
Эктодермальная диплазия объединяет более сотни врожденных заболеваний, которые поражают ногти, волосы, потовые железы, зубы. Так же влияет на форму пальцев ног и рук, зрение выражающееся в чувствительности к свету и т.д.
Цервикальная дисплазия представляет собой наиболее распространенную форму приобретенной дисплазии. Которая в основном поражает женщин находящихся в репродуктивном возрасте - от 23-25 лет до 30-35., В большинстве случаев ее вызывает папилломавирус человека.
Скелетная дисплазия, влияет на строение хрящевых тканей и строение костей. В основном считается врожденными нарушениеми, одним из последствий которых могут быть метафизарная хондродисплазия, нарушение нервной и сердечно-сосудистой систем, маленький рост и т.д.
Фиброзно-мышечная дисплазия чаще всего поражающая сонные и почечные артерии, характеризуется гиперактивным ростом клеток непосредственно в стенках артерий, из-за чего происходит их сужение.
Дисплазия - причины
В основном все причины возникновения заболевания носят генетический характер, в следствии чего патология развивается с гормональными изменениями, с кислородной недостаточностью стенок различных сосудов и их внутренне-механическим напряжением, инфекционными или гинекологическими заболеваниями матери, неблагоприятными экологическими факторами и т.д. Приобретенная форма заболевания вызвана в основном послеродовыми или родовыми травмами. Цервикальную дисплазию провоцирует вирус папилломы и нарушения иммунитета.
Дисплазия - симптомы
Симптоматика дисплазии прежде всего зависит от вида заболевания и от нарушения развития того или иного органа или тканей. Так как при фиброзной дисплазии, происходит нарушение кровообращения в следствии сужения сосудов, в то время как скелетная форма заболевания связана с нарушением строения скелета человека. Эктодермальная дисплазия проявляется выпадением волос, неправильной формой ногтей и различными кожными заболеваниями. Однако при всем этом, есть и объединяющие факторы нарушений и патологических изменений, основными из которых являются возникновение неправильных форм клеток (покилоцитоз), несоответствие размерам (анизоцитоз), нарушения пигментации тканей (гиперзроматоз), а так же митотическая аномальная активность клеток.
Дисплазия - диагностика
Включает в себя:
*осмотр у врача;
*комплексное обследование на вирус папилломы (при необходимости);
*гормональное обследование;
*кольгоскопия;
*УЗИ;
*цитологическое обследование;
*рентгенография.
Дисплазия лечение
Лечение дисплазии и ее проявлений зависит от органов и тканей подверженных патологии. Фиброзно-мышечную дисплазию лечат с помощью ангиопластики и реконструкимвной хирургии, нормализуя при этом кровяное давление с помощью лекарственных препаратов.
Цервикальную, вызванную папилломавирусом лечат криохирургией - методом замораживания, лазерной терапией и электрохирургическими иссечением петлей и проч.
Терапия скелетной дисплазии в основном направлена на уменьшение развития осложнений нарушений работы сердечно-сосудистой системы и неврологических заболеваний.
Лечение эктодермальной дисплазии, направлено на устранение основных симптомов болезни.
Появившийся недавно свежий медицинский термин — дисплазия — означает возможные любые виды патологий в развитии разных частей тела человека, всевозможных органов и ряда тканей. Появление патологий начинает формироваться на стадии эмбрионного развития плода, становится следствием неправильного созревания либо строения клеток, их конфигурации, размера. Сказывается неверное создание тканей, появившиеся патологии органа или системы органов.
Однако дисплазия чаще выявляется и у подрастающего ребёнка, известны примеры проявления патологий у взрослых состоявшихся людей. Дисплазия – не болезнь, а патологические изменения в строении органов.
Частыми причинами появления патологий становятся генетические отклонения формирования плода. Дисплазия развивается в случае гормональных сбоев в организме женщины в период беременности либо кислородного голодания сосудов, включая внутренние стенки сосудов при их непосредственном механическом напряжении. Важным фактором становится загрязнённая или неблагоприятная экология, атмосфера, вода в местности проживания будущей матери. Возможно, гинекологические затруднения со здоровьем будущей матери, частые инфекционные заболевания поспособствовали развитию патологии.
Патология может передаваться из поколения в поколение с менее заметными симптомами, накапливаться для будущих поколений. Если у обоих родителей присутствует предрасположенность к дисплазии, выявлены генные отклонения, здоровье детей под вопросом. Приобретённая дисплазия часто становится следствием родовых травм либо послеродовых.
Разделяют ряд получивших распространение видов дисплазии:
- , или фиброзно-мышечная, отличается большим ростом клеток в стенках артерий. Патология встречается в основном в сонных артериях либо почечных. Главной тенденцией признано сужение артерий.
- или мышечная дисплазия.
- Дисплазия шейки матки.
- Метаэпифизарная дисплазия, отсутствие натяжения мышечно-связочного аппарата коленного сустава.
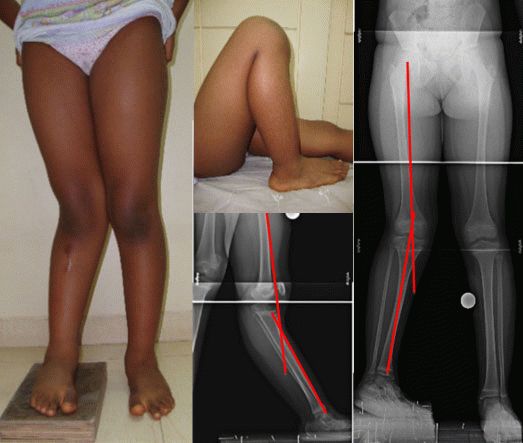
Сложной патологией считается дисплазия мягких тканей у ребёнка или мышечная дисплазия. Формируется патология внутриутробно, на генетическом уровне. В период развития эмбриона происходит сбой в момент формирования клеток соединительной ткани, провоцируя трудности с мышцами, внутренними органами — соединительная ткань в организме является главным строительным материалом. При дисплазии мышц проявляются аномалии в работе организма в целом, комплексная патология сложная для постановки правильного диагноза.
Отклонения, связанные с дисплазией соединительной ткани, становятся заметны постепенно по мере развития ребёнка и его физическом росте. Вальгусное строение стопы, общее искривление позвоночника, деформация грудной клетки, повышенная подвижность суставов, возможны нарушения в работе сердца, неполадки с органами пищеварения, падающее зрение, патологии сосудистой системы. Озвучен ряд, характеризующий мышечную дисплазию у ребёнка. Отклонения выявляются по отдельности либо совместно.

Лечение мышечной дисплазии
Дисплазия — не болезнь, а отклонение на генетическом уровне, лечению патологии не поддаются. Главными методами поддержания детей становятся профилактические меры, способствующие уменьшению признаков дисплазии, замедлению либо остановке синдрома. Обязательное незамедлительное медицинское вмешательство поможет ускорить восстановление мышц.
Главные способы лечения и профилактики мышечной дисплазии — соблюдение сбалансированного рациона, физиотерапия и специально разработанные гимнастические упражнения, использование только по назначению лечащего врача медикаментозных препаратов. На стадии длительного невмешательства может потребоваться оперативное лечение.
Обязательная психологическая поддержка ребёнка, откровенное соучастие в процедурах поможет малышу настроиться на путь восстановления, легче перенести процедуры. После верной постановки диагноза родителям не стоит расслабляться, считая, что походы по врачам окончены, а лечение не сложное. Дисплазия — не страшная патология, но отклонение. Для положительного результата потребуется участие всех членов семьи в период восстановления ребёнка.
Немедикаментозное лечение состоит из обязательного лечебного массажа, повторяющегося несколькими курсами, занятий непрофессиональным спортом — настольный теннис, плавание или бадминтон. Помогут индивидуальные гимнастические упражнения, физиотерапия, включающая обливание и соляные ванны. Питание для детей предполагается плотным, с целью добиться необходимого уровня коллагена. Обязательное употребление рыбы в дневном рационе, следует отдавать предпочтение бобовым продуктам, мясу и морепродуктам. Важны для ребёнка жирные бульоны, большое количество качественного сыра, разнообразие фруктов и овощей. При согласовании с лечащим доктором можно употреблять биологические добавки.
При медикаментозном лечении врач подбирает оптимальный набор лекарств индивидуально для каждого ребёнка. Курс лечения таблетками длится до 2 месяце, продолжается исключительно по предписанию врача. Повторение курсов лечения может быть продлено неоднократно, меняются препараты для достижения наилучшего результата.
Для стандартизации аминокислотного уровня принимают глицин и глутаминовую кислоту. В целях скорейшего развития выработки коллагена пропишут аскорбиновую кислоту, магния цитрат. Для нормализации минерального обмена посоветуют альфакальцидол и остеогенон. В целях совершенствования биоэнергетического состояния ребёнка обязательно употребление лецитина, рибоксина.
Основными моментами для операбельного вмешательства становятся крайне тяжёлые случаи развития мышечной дисплазии. Возможны ярко выраженные патологии сосудов либо сильное искривление позвоночника, тяжёлая деформация грудной клетки. Хирургия обязательна, если синдром несет угрозу дальнейшей жизни ребёнку, либо с развитыми отклонениями невозможно нормально жить.
Способы реабилитации

Чёткое выполнение перечисленных рекомендаций позволит адаптироваться ребёнку к внешней окружающей среде, догнать в развитии сверстников, при правильной мотивации малыша, возможно, стать лучше ровесников и обрести полноценное здоровье. Не стоит забывать, что дисплазия обнаруживает наследственный характер. Привлечение всех членов семьи к несложным процедурам поможет укрепить здоровье, создаст уютную атмосферу в доме.
Противопоказания детям с мышечной дисплазией
- Тяжёлые или контактные виды спорта содействуют перенапряжению мышечной ткани и её разрушению;
- Психологические нагрузки способствуют нервному перенапряжению и недостаточности поступающего в организм кислорода;
- Растяжения позвоночника приведут к травмам и развитию дисплазии суставов.
– одна из разновидностей скелетных дисплазий, которая характеризуется нарушением формирования некоторых типов хрящевой ткани и связанным с этим затрудненным образованием эндохондральной кости. Симптомы заболевания выявляются сразу при рождении или в рамках пренатальной диагностики и заключаются в уменьшенной длине тела новорожденного и низкорослости в дальнейшем, контрактуре суставов, сколиозе и других пороках развития. Диагностика диастрофической дисплазии производится на основании данных осмотра больного, рентгенологических и молекулярно-генетических исследований. Специфического лечения патологии не существует, используют симптоматическую терапию. При выявлении характерных нарушений на ранних сроках вынашивания ребенка осуществляют прерывание беременности по медицинским показаниям.

Диастрофическая дисплазия – наследственное заболевание из группы костно-хрящевых дисплазий, характеризующееся многочисленными пороками развития скелета. Впервые данная патология была описана в 1960-м году французским врачом-генетиком М. Лами совместно с его учеником, педиатром П. Марото. Исследователи смогли определить особенности скелетных аномалий при этом состоянии и установить их наследственный характер. Диастрофическая дисплазия является заболеванием с аутосомно-рецессивным механизмом наследования. Встречается очень редко, что несколько затрудняет достоверное определение его распространенности. При этом удалось выяснить, что такое состояние чаще встречается в странах балтийского региона, особенно в Финляндии. Из-за аутосомно-рецессивной передачи диастрофической дисплазии половое распределение заболевания не имеет каких-либо особенностей – от него в равной степени страдают как мальчики, так и девочки.
Причины диастрофической дисплазии
Основной причиной развития диастрофической дисплазии является мутация в гене SLC26A2, который располагается на 5-й хромосоме. Этот ген широко известен в медицинских кругах, так как его дефекты обуславливают большое количество наследственных и врожденных аномалий развития скелета, в том числе – некоторых типов ахондрогенеза и ателостеогенеза , множественной эпифизарной дисплазии и синдрома Де ля Шапеля. Причина заключается в том, что SLC26A2 кодирует особый белок-переносчик сульфат-ионов, принимающий активное участие в образовании протеогликанов хрящей и других соединительных тканей. Различные по своему типу мутации гена ведут к неодинаковым структурным изменениям данного протеина, что, в свою очередь, по-разному меняет его функциональную активность и обуславливает разнообразие пороков развития.
Согласно данным современной генетики, причиной развития диастрофической дисплазии (особенно финляндского типа) является мутация IVS1+2T>C. При этом сульфирование протеогликанов хрящей становится недостаточным, что приводит к накоплению «необработанных» продуктов в матриксе хрящевой ткани. Нарушается плотность хряща и его функциональная активность, что ведет к проблемам при формировании костей с эндохондральным окостенением (костей туловища, конечностей и основания черепа). Именно этими процессами обусловлены практически все симптомы диастрофической дисплазии, которые наблюдаются у больных и обнаруживаются в ходе пренатальной диагностики. Все мутации гена SLC26A2 делятся на летальные и нелетальные. Диастрофическая дисплазия относится к последней группе, больные в ряде случаев способны доживать до преклонного возраста.
Симптомы диастрофической дисплазии
Первые симптомы диастрофической дисплазии можно обнаружить сразу при рождении ребенка. Врачи-неонатологи регистрируют уменьшенную длину тела (не более 42 сантиметров) и массу тела (до 2800 грамм) при нормальных сроках вынашивания. Это свидетельствует о внутриутробной задержке развития плода, что нередко может быть выявлено и при профилактических ультразвуковых исследованиях. Из других ранних постнатальных проявлений диастрофической дисплазии можно отметить микроцефалию и воспаление хрящей ушных раковин, которое развивается в течение 1-5 месяцев жизни ребенка. После затухания воспаления происходит деформация хрящевой основы органа.
В дальнейшем у больного диастрофической дисплазией развивается целый ряд других патологий: деформации кисти с тугоподвижностью в межфаланговых суставах, короткие пальцы, выраженное проксимальное расположение большого пальца. Возникают контрактуры тазобедренных и коленных суставов. Длинные трубчатые кости конечностей укорочены относительно пропорций тела. Уменьшение длины костей конечностей ведет к низкорослости больных диастрофической дисплазией, средний рост мужчин с данной патологией составляет 132 сантиметра, женщин – 126 сантиметров. Выявляются прогрессирующие искривления позвоночника (сколиоз , кифоз). Других нарушений (в частности – расстройств интеллекта и эндокринной системы) при диастрофической дисплазии, как правило, не наблюдается.
Диагностика диастрофической дисплазии
Диагностика диастрофической дисплазии производится на основании данных физикального осмотра, рентгенологического исследования скелета и молекулярно-генетического анализа. При осмотре новорожденного отмечаются признаки пренатального отставания в физическом развитии (уменьшенная длина и масса тела, микроцефалия), в дальнейшем эти показатели остаются более низкими, чем у здоровых сверстников. В старшем возрасте при диастрофической дисплазии выявляются короткие конечности, деформации кистей и пальцев, контрактуры коленных и тазобедренных суставов, низкий рост. Почти у 80% больных наблюдаются утолщение и деформация хрящей ушных раковин как следствие перенесенного в раннем детстве воспаления.
Рентгенологически у больных диастрофической дисплазией определяется уменьшение относительной длины трубчатых костей конечностей, часто сочетающееся с их дугообразной деформацией. Выявляются расширение метафизов, деформация головок бедренных костей, подвывихи и вывихи крупных суставов (коленных, локтевых, тазобедренных). Пястные кости и фаланги пальцев нередко укорочены, аналогичные изменения просматриваются и на костях плюсны. Практически всегда при диастрофической дисплазии обнаруживаются искривления позвоночника – сколиоз и кифоз различной степени выраженности. Молекулярно-генетическая диагностика заболевания сводится к прямому секвенированию гена SLC26A2 с целью подтверждения характерных генетических дефектов. Этот метод позволяет наиболее точно дифференцировать диастрофическую дисплазию от других скелетных аномалий, обусловленных мутациями SLC26A2.
Лечение и прогноз диастрофической дисплазии
Специфического лечения диастрофической дисплазии не существует, осуществляют симптоматическую коррекцию нарушений, в том числе – хирургическими методами. В число возможных операций входят вмешательства по устранению искривлений и фиксации позвоночного столба , показанные при тяжелом повреждении спинномозговых корешков. При умеренном радикулите используют противовоспалительные средства, физиопроцедуры , лечебную гимнастику и другие методики. Прогноз диастрофической дисплазии относительно выживаемости больных неопределенный, даже при благоприятном исходе состояние становится причиной инвалидизации. В ряде случаев больные с такой патологией доживают до взрослого и даже преклонного возраста.
Профилактика диастрофической дисплазии
Профилактические мероприятия при диастрофической дисплазии сводятся к своевременной пренатальной диагностике заболевания и определению носительства патологической формы гена SLC26A2. Посредством ультразвукового исследования патологию можно выявить у плода со второго триместра гестации. При обнаружении дисплазии ставится вопрос о прерывании беременности по медицинским показаниям, но окончательное решение по этому поводу принимают родители. Молекулярно-генетическими техниками пренатальной диагностики подтвердить диастрофическую дисплазию у плода можно еще до начала второго триместра, материал для исследования получают посредством биопсии ворсин хориона или аминоцентеза . Использование таких техник особенно актуально, когда родители предположительно входят в число носителей патологической формы гена SLC26A2 (заболевание проявлялось у кровных родственников) или когда генетическими методами было доказано, что оба родителя являются гетерозиготами по мутантной форме SLC26A2 – в подобных случаях вероятность рождения ребенка с диастрофической дисплазией составляет 25%.



