Жаропонижающие средства для детей назначаются педиатром. Но бывают ситуации неотложной помощи при лихорадке, когда ребенку нужно дать лекарство немедленно. Тогда родители берут на себя ответственность и применяют жаропонижающие препараты. Что разрешено давать детям грудного возраста? Чем можно сбить температуру у детей постарше? Какие лекарства самые безопасные?
Почти ежегодно обращаются больные, у которых своевременно не были распознаны подкожные разрывы сухожилий разгибателей пальцев. Закрытые повреждения сухожилий разгибателей пальцев наблюдаются на различных уровнях, но наиболее часто - в области дистального межфалангового сустава, т. е. у места прикрепления разгибательного аппарата и в области проксимального межфалангового сочленения.
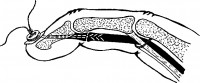
Н. И. Пироговым (1843) было подмечено функциональное единство общего разгибателя пальцев и собственных мышц кисти, образующих тыльный апоневроз или разгибательный аппарат пальца. Тыльный апоневроз имеет форму треугольной пластинки, вершина которой прикреплена к дистальной фаланге, а углы основания направлены в стороны и проксимально (рис. 89).
Сухожилие общего разгибателя пальцев на уровне проксимальной фаланги разделяется на три пучка. Центральный пучок пересекает проксимальный межфаланговый сустав и прикрепляется к основанию средней фаланги. Боковые части сухожилия общего разгибателя сближаются, сливаются в один пучок, который пересекает дистальный межфаланговый сустав и прикрепляется к основанию дистальной фаланги. На уровне пястно-фалангового сустава фасция тыла пальца образует поперечно идущие пучки.
Дистальная их часть, имеющая дугообразный ход, объединяет сухожилие общего разгибателя пальцев с подходящими к нему с боков волокнами сухожилий собственных мышц кисти. При этом образуется род «капюшона», охватывающего сустав с тыла и с боков. При движениях пальца «капюшон» свободно скользит над тыльной поверхностью проксимального межфалангового сочленения.
Рис. 89. Разгибательный аппарат пальца (по Н. И. Пирогову).
1 - вскрытый костно-фиброзный канал пальца; 2 - сухожилие глубокого сгибателя пальцев; 8 - петля, образованная расщеплением сухожилия поверхностного сгибателя пальцев; 4 - брыжейка сухожилия; 5 - сухожилие общего разгибателя пальцев; в - сухожилия межкостных и червеобразных мышц; 7 - межсухожильные соединения разгибательного аппарата пальца.
При нарушении целости центрального пучка сухожилия разгибателя с разрывом треугольной связки боковые волокна сухожилия смещаются в ладонную сторону. Через образовавшуюся щель между разошедшимися боковыми пучками сухожилия разгибателя выступает головка проксимальной фаланги (рис. 90). Последующее сморщивание боковых отделов фиксирует среднюю фалангу в положении сгибания, а дистальную - в разгибании; возникает «симптом петли» - так называемая двойная контрактура пальца.
Необходимо постоянно помнить о том, что только сгибание пальца обеспечивает расслабление разгибательного аппарата. Фиксация пальца в разогнутом положении при лечении повреждений разгибательного аппарата - наиболее частая ошибка. Для дифференциального диагноза надо помнить, что растяжения связок в дистальном межфаланговом суставе пальцев редки, а ушибы и отрывы разгибателя более часты. Поэтому всегда необходимо рентгенологическое обследование.
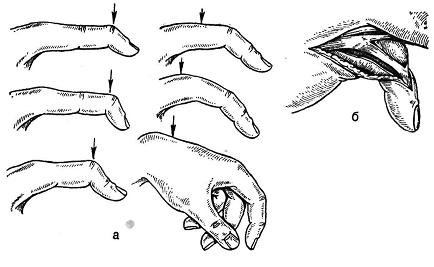
Рис. 90. Характерное положение пальца в зависимости от уровня повреждения (обозначен стрелкой) сухожилия разгибателя (а); расщепление тыльного апоневроза пальца на уровне проксимального межфалангового сустава с подвывихом средней фаланги V пальца (б).
Различают два вида подкожного разрыва разгибательного аппарата пальца на уровне дистального межфалангового сустава: разрыв без повреждения и с повреждением кости, неполный и полный. При первом возможны неполные разгибательные движения дистальной фаланги. При втором разгибание невозможно, образуется «палец-молоточек».

Рис. 91. Фиксация дистального межфалангового сустава с помощью металлической пластинки с липким пластырем и гипсовой повязкой (а, б); фиксация пальца в «пишущем» положении (в); операция - шов сухожилия разгибателя (г).
Распознавание подкожного разрыва сухожилия разгибателей пальца не представляет затруднений, если хирург с должным вниманием отнесется к анамнезу и осмотру больного. Этот вид травмы наблюдается чаще после внезапного торцового удара по пальцу или непосредственной опоры на палец. При этом палец приобретает характерное для разрыва сухожилия положение и форму, происходит и соответствующее выпадение функции разгибания - это признаки, по которым можно судить и об уровне повреждения разгибательного аппарата (см. рис. 90).
Лечение подкожных разрывов сухожилий разгибателей. В отношении лечения подкожных повреждений сухожилий разгибателей по настоящее время нет единого взгляда. Многие авторы рекомендуют применять оперативное лечение - шов сухожилия с последующей иммобилизацией фаланги; другие хирурги считают, что при консервативном лечении можно достигнуть хороших и во всяком случае не худших результатов. Мы придерживаемся этого мнения в отношении подкожных разрывов разгибателя на уровне дистального межфалангового сустава. При разрывах в области проксимального сустава считаем показанным оперативное лечение.
Успех консервативного лечения закрытых повреждений разгибателей в области дистального межфалангового сустава зависит от своевременного распознавания и полноценной иммобилизации пальца. Испробовав различные методы и сроки фиксации и сопоставив результаты, мы с 1938 года применяем иммобилизацию пальца в «пишущем» положении - разгибание в дистальном и сгибание в проксимальном межфаланговом суставе (рис. 91) - на 4-6 иед (Е. В. Усольцева, 1939). Фиксация осуществляется тыльной гипсовой, коллоидной или липкоштастырной повязкой, реже - спицей Киршнера. У пожилых людей, страдающих возрастными и обменными изменениями межфаланговых суставов, ограничиваемся наложением шины в полусогнутом положении пальца. Пациентам, работа которых требует дифференцированных движений дистальной фаланги, если иммобилизация не дала результата, рекомендуется оперативное вмешательство.
В настоящее время хирурги продолжают изыскание новых способов шва, крепления и удержания сухожилия разгибателя до заживления. Предпочтение отдается внутреннему шинированию спицей и способу Беннела. Дистальный и проксимальный концы разгибателя прошиваются нержавеющей проволокой или нейлоновой нитью. Концы нити выводятся дистально и завязываются над пуговицей. При надобности шов дополняется одиночными швами с боков, восстанавливается целость капсулы сустава. Через 3-4 нед швы подрезаются и вытягиваются. Иммобилизация пальца достигается гипсовой повязкой или трансоссальной спицей Киршнера. При отрыве сухожилия с костным фрагментом применяется чрескостный шов.
При повреждениях разгибательного апоневроза пальца на уровне проксимального межфалангового сустава также предлагаются разнообразные способы тендопластики с целью сближения разошедшихся боковых пучков сухожилия разгибателя. Повреждения сухожилия разгибателя на уровне проксимального межфалангового сустава у нас изучены В. Г. Вайнштейном (1958). Цель операции - исправление деформации и восстановление разгибательного аппарата пальца. Исправление достигается после выделения и восстановления соотношений боковых пучков, полеречных и косых волокон апоневроза.
Большинство хирургов у нас и за рубежом считают, что свежие подкожные повреждения сухожилий разгибателей должны лечиться консервативно. Причина неудач кроется в несоблюдении основных принципов лечения этих повреждений. К основным ошибкам относятся фиксация поврежденного пальца в положении разгибания в проксимальном межфаланговом и пястно-фаланговом суставах и недостаточный срок иммобилизации - менее 4 нед.
Операции всегда должны предшествовать устранение тугоподвижности и ригидности суставов кисти и обследование состояния здоровья пациента. Результаты оперативного восстановления разгибательного аппарата на уровне проксимального межфалангового сустава лучше, чем в области дистального сочленения. В литературе встречаются единичные сообщения о более редких случаях подкожных повреждений сухожилий разгибателей большого пальца, собственного разгибателя II пальца и других образований разгибательного аппарата.
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти
Главному инструменту человека свойственно повреждаться ввиду его тонкого и сложного строения и постоянным попаданием в травмаопасные ситуации. Конечно же, речь идет о руках, а точнее, о кистях. Увы, повреждение сухожилий пальцев кисти отнюдь не редкость. Мостики между мышечной тканью и костями рвутся из-за того, что сухожилие, ввиду своего анатомического строения, не способно растягиваться, так как не обладает эластичностью. Разрыв сухожилия пальца равносилен потере всего пальца. И если при травме мизинца выпадает только 8% от функции кисти, то при повреждении большого пальца – все 40%. Оценить серьезность данной проблемы несложно даже человеку без медицинского образования.
Классификация повреждений сухожилий пальцев
- В зависимости от того, если ли нарушение целостности кожных покровов, различают открытые и закрытые повреждения кисти. Закрытые, в свою очередь, делятся на травматические и спонтанные, когда причина неизвестна, вернее, она кроется внутри, в дегенеративных изменениях.
- По количеству поврежденных сухожилий пальцев рук выделяют изолированные (одиночные) и множественные травмы. Если же имеется повреждение других структур – мышц, костей, сосудов, нервов – травма называется сочетанной.
- Характер и сила травмирующего агента определяет, частичный или полный разрыв имеет место быть.
- Сроки наличия имеющейся проблемы с кистью принимаются во внимание при делении повреждений сухожилий пальцев на свежие (0-3 суток), несвежие (4-20 суток) и застарелые (3 недели и более).
Разрывы сухожилий сгибателей пальцев
Пациенты обращаются к нам с жалобами на нарушение активности того или иного пальца. Боль может пройти, а вот невозможность согнуть палец остается, что и заставляет прийти к доктору. Кисть имеет две мышцы, сгибающие пальцы, однако из которых лежит глубоко, а другая – поверхностно. Чтобы выявить, повреждены ли сухожилия и какие, проводит несложный диагностический прием.
- Если у Вас не сгибается ногтевая фаланга, значит, травмирован глубокий сгибатель пальцев.
- Если при фиксированной основной (первой) фаланге две остальные не сгибаются, значит, задеты сухожилия обеих мышц, сгибающих пальцы кисти . Возможность согнуть прямой палец остается, так как за это отвечают мелкие межкостные и червеобразные мышцы.
- Если поврежден только поверхностный сгибатель пальцев, то функция пальца не нарушается, потому как его работу компенсирует глубокий сгибатель.
Лечение заключается только в проведении операции. В остром периоде врач попытается сшить сухожилие. Существует множество разновидностей сухожильных швов, многими из которых наши хирурги владеют. В случае застарелого повреждения или неэффективности выполненной операции проводится тендопластика – замещение сухожилия трансплантатом. После травмы сухожилия пальцев рук , которые сгибают их, нужна обездвиживающая повязка на кисть и предплечье на 3 недели.
Повреждения сухожилий разгибателей пальцев
Анатомия разгибателей пальцев несколько другая. От мышцы, разгибающей палец, отходит сухожилие. Оно делится на 3 части: центральная – крепится к основной фаланге, а две боковых – к ногтевой. Таким образом, результат травмы будет напрямую зависеть от того, какая порция сухожилия повреждена. Если это боковые части, то ногтевую фалангу пациент не может разогнуть и палец выглядит как молоточек. Когда задета центральная порция, наблюдается переразгибание дистального межфалангового сустава. Такой палец образно называют «бутоньерка». Если зона повреждения сухожилий пальцев рук лежит выше, палец принимает согнутое положение и человек не способен его самостоятельно разогнуть.
Благодаря тому, что концы сухожилия разгибателей пальцев кисти далеко не расходятся, можно добиться их сращения и без операции, наложив гипсовую повязку. Для каждого из уровней повреждения характерно свое положение фиксации. Однако мы не можем достоверно знать, срослись ли концы сухожилий, есть ли для этого условия, поэтому на сегодняшний день оперативной тактике отдается предпочтение.
Конечно же, статья на сайте не является ориентиром для постановки Вами диагноза самостоятельно. В любом случае требуется консультация врача. Врачи-травматологи в медицинском центре ГарантКлиник развивают такое направление как микрохирургия кисти и осуществляют прием пациентов с разрывами сухожилий пальцев . Мы используем технологии, соответствующие европейским стандартам, чтобы проводить сложные трудоемкие операции на кисти, а наши доступны всем слоям населения.
Актуальность темы повреждений сухожилий не требует доказательств хотя бы потому, что, примерно 28-28% всех повреждений кисти и пальцев сопровождаются травмами сухожилий. Длительность же восстановительного лечения после травм сухожилий достигает 8-12 месяцев, что сопоставимо по трудопотерям с самыми тяжелыми травмами опорно-двигательной системы. В то же время со стороны администрации лечебных учреждений до сих пор сохраняется поверхностное отношение к травмам сухожилий, что влечет за собой снижение категорий сложности операций, необоснованное сокращение койко-дня для этих больных, многочисленные нарушения в реабилитационных программах в сторону их сокращения и т.п.
Статистика и классификация
Статистика повреждений структур кисти по-разному освещается в литературе. Не вникая в тонкости, следует знать, что чаще всего повреждаются сухожилия сгибателей пальцев. На втором месте идут эти же повреждения, но в сочетании с повреждениями нервов пальцев и кисти.
Третьими по частоте повреждаются сухожилия разгибателей на разных уровнях – от кончиков пальцев до средней трети предплечья. Локализация повреждений сухожилий сгибателей пальцев возможна на любом уровне. С анатомической точки зрения структура сухожилия одинакова на всем протяжении. На разных пальцах она отличается, в основном, площадью поперечного сечения и на отдельных участках формой этого сечения. Вместе с тем хирургическое восстановление сухожилий на разных уровнях кисти имеет отличительные особенности. Опыт практической работы пластических хирургов показал, что в зависимости от особенностей техники восстановления сухожилий сгибателей и послеоперационного реабилитационного лечения целесообразно выделять 5 зон повреждения.
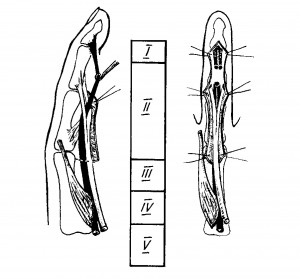
Рис. 1 Схема деления сухожилий сгибателей на зоны
Зоны повреждений сухожилий сгибателей.
Лечение изолированных повреждений сухожилий сгибателей кисти и пальцев в сочетании с повреждением сосудисто-нервного пучка сложная проблема хирургии кисти. Однако наиболее сложным видом повреждения считают сочетание переломов костей с повреждением всех мягкотканных структур. Неполным отчленением считают повреждение пальца (пальцев) или кисти более чем на половину поперечного сечения с перерывом сосудов и нервов, а также отчленение, при котором сохраняется любая связь поврежденной части сегмента с самим сегментом; полным, – когда отчлененная часть сегмента не имеет связи с остальной.
ОРГАНИЗАЦИЯ ЛЕЧЕНИЯ
Лечение пострадавших с повреждением сухожилий, сосудисто-нервных пучков, особенно в сочетании с переломами костей кисти, должно проводиться только в специализированных лечебных учреждениях и, как исключение, в обычном стационаре, при наличии подготовленного специалиста, специального оборудования и оснащения. Перечень минимально необходимого оборудования должен включать:
- Операционный стол.
- Приставной столик для операций на верхней конечности.
- Бестеневая лампа и боковой осветитель.
- Операционный микроскоп.
- Лупа бинокулярная налобная с волоконным осветителем.
- Стулья с регулировкой высоты сиденья.
- Стерильное белье в достаточном количестве.
- Диатермокоагулятор биполярный с наконечниками.
- Микрокоагулятор для мелких сосудов.
- Пневматические манжеты с манометром для регулировки давления.
В перечень необходимого оснащения помимо общехирургического инструментария должны входить:
- Скальпели одноразовые стерильные с ручками.
- Пинцеты анатомические, хирургические, микрохирургические.
- Крючки малого и среднего размера.
- Зонды пуговчатые, желобоватые, с петлей.
- Распаторы прямые и желобоватые разных размеров.
- Долота малых размеров.
- Кусачки костные малых размеров.
- Молоток 50 гр. с ручкой.
- Дрель ручная безынерционная малых размеров с набором сверл.
- Спицы Киршнера.
- Проволока титановая в мотках.
- Иглы атравматические разных размеров.
- Шовный материал от №5/0 до №10/0 (мононити, плетеные, рассасывающиеся и т.д.).
- Сверхтонкая пленка из тетрафторэтилена толщиной 25-40 микрон.
- Комплект инструментов для операций на сухожилиях (Розова).
- Набор микроинструментов для операций на мелких сосудах и нервах диаметром до3 мм.
Квалификация хирурга
Наилучших анатомических и функциональных результатов лечения больных с тяжелыми повреждениями кисти может достигнуть только хирург, специализирующийся в области хирургии кисти, имеющий достаточный опыт подобных операций и постоянно направленный на повышение мастерства, неотстающий от стремительного прогресса хирургических технологий.
Таким специалистом может стать травматолог с хорошей общехирургической подготовкой, прошедший соответствующую специализацию.
Специалист при лечении больных с тяжелыми повреждениями кисти, должен учитывать следующее:
а – механизм повреждения;
б – зону и уровень повреждения;
в – характер раны (степень механического и микробного загрязнения);
г – профессию и возраст больного;
д – уровень интеллектуального развития пострадавшего.
Роль специалиста в хирургии кисти существенно вырастает при оказании специализированной медицинской помощи раненым в кисть, а также при выполнении реконструктивных операций в отдаленные сроки. Такие операции, помимо мастерства, требуют нестандартного мышления и напряжения профессиональных сил.
Специалист в хирургии кисти должен владеть техникой микрохирургических манипуляций, подчас многочасовых, поэтому определенные требования предъявляются к здоровью, трудолюбию, увлеченности, постоянной тренировке профессиональных навыков.
Обезболивание
При выполнении оперативных вмешательств на кисти общее обезболивание применяют редко. Как показывает опыт, анестезиологическое пособие в 70% случаев оказывают сами травматологи, используя различные методики местного и проводникового обезболивания.
Травматолог должен владеть одной из методик проводниковой анестезии. Вне зависимости от метода анестезии, она должна отвечать следующим требованиям:
а) обеспечивать достаточную продолжительность и глубину;
б) создать возможность хирургу контактировать с пострадавшим, т.е. не выключать сознание;
в) не вызывать общие и местные осложнения.
Первичная хирургическая обработка ран кисти (ПХО) с
повреждением сухожилий, сосудисто-нервных образований и
костей.
Различают раннюю (выполняемую в сроки до 24 час), отсроченную (до 48 час) и позднюю (более 48 час) ПХО. Как правило, она показана пострадавшим с открытыми переломами, вывихами и дефектами костей, глубокими рвано-ушибленными ранами и дефектами мягких тканей, а также при неполных и полных отчленениях пальцев (кисти).
Требования к ПХО ран кисти: атравматичность; предельная экономность; разумная радикальность; максимальное сохранение сегмента.
Для хирурга, не прошедшего специализацию в хирургии кисти, допустимой следует считать тактику, когда при поступлении пострадавшего он ограничивается туалетом раны, остановкой наружного кровотечения, наложением швов (только на резаную рану) и иммобилизацией сегмента. В этом случае больной должен быть направлен в специализированный стационар. При невыполнении этого требования поврежденные сухожилия смещаются в своих каналах и фиксируются рубцовой тканью. Восстановление функции становится проблематичным или невозможным. Современный уровень развития хирургии кисти предполагает наряду с ПХО выполнить весь комплекс реконструктивно-восстановительных операций.
Что нужно сделать при первичной хирургической обработке ран кисти и пальцев? Во-первых, следует превратить рваную рану в резаную (цель – первичное заживление раны). Во-вторых, необходимо рассечь рану для проведения исчерпывающей диагностики повреждений. Затем требуется восстановить все поврежденные структуры (кости, сухожилия, сосуды, нервы) и выполнить пластические оперативные вмешательства, если это необходимо.
Это мероприятия первой очереди. После заживления ран главным содержанием лечения является индивидуальная программа, направленная на восстановление утраченной в результате травмы функции кисти. Первичная хирургическая обработка, проведенная опытным специалистом, закладывает надежную основу для эффективного восстановительного лечения.
Диагностика
Разнообразие повреждающих факторов, высокая плотность важных анатомических образований, определяют сложность диагностики, хирургических операций, реабилитации.
Поиски рациональных методик восстановления функции поврежденных сухожилий продолжаются более 100 лет. Эмоционально-правдивая оценка трудности восстановительного лечения сухожилий принадлежит А.М.Волковой (1991). «Пожалуй, ни в одном разделе хирургии не встречается столько разочарований неудовлетворительными функциональными результатами, как в хирургии сухожилий сгибателей пальцев кисти».
Высокая частота неудовлетворительных результатов вызвана следующими факторами:
Значительная плотность и теснота стенок костно-фиброзных каналов;
Сложность формы костно-фиброзных каналов;
Значительная подвижность сухожилий, обеспечивающая функцию пальцев;
Неизбежное, биологически закономерное образование рубцовых сращений сухожилий при любом повреждении.
Диагностика повреждений глубоких и поверхностных сгибателей пальцев не представляет затруднений (рис. 2, 3).
Первичное восстановление поврежденных сухожилий сгибателей пальцев возможно при выполнении ряда условий:
- Пострадавший должен быть госпитализирован в специализированное лечебное учреждение, где могут быть выполнены реконструктивная операция и восстановительное лечение.
- Лечебное учреждение должно иметь соответствующее оснащение и оборудование (см. выше).
- Специалист лечебного учреждения, должен отвечать требованиям:
а) детально разбираться в нормальной, вариантной и патологической анатомии кисти;
б) знать и уметь выполнять несколько вариантов каждой конкретной реконструктивно-восстановительной операции;
в) наблюдать больного до окончательного исхода.
- Пациент обязан строго и точно выполнять все врачебные назначения. Успех лечения возможен только при совместных усилиях врача и пациента.
Операции при первичных повреждениях сухожилий сгибателей пальцев
Восстановление поврежденного сухожилия сгибателя пальца не следует откладывать. При необходимости проводят ПХО с целью создания условий для первичного сухожильного шва.
Общие правила наложения сухожильного шва на сгибатели пальцев
Избегать продольных разрезов на пальцах, которые приводят к дополнительным повреждениям поддерживающих связок сухожилий сгибателей (рис. 4).
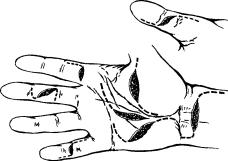
Схема кожных разрезов при операциях на сухожилиях сгибателей.
- Проксимальные концы следует выделять через дополнительный поперечный доступ по линии дистальной ладонной складки.
- Минимально травмировать костно-фиброзный канал; доступ к зоне шва сухожилия расширять за счет «клапанных» лоскутов костно-фиброзного канала, которые в конце операции восстанавливают.
- Шов выполнять тонкой прочной нитью с наименьшим коэффициентом линейного растяжения (лавсан № 4 и его аналоги). Дополнительная адаптация краев сухожилия тонкой рассасывающейся нитью обязательна (нити типа «Дексон» № 6, «PDS II» № 5,6 и т. п.).
- Требования к сухожильному шву:
а) шов должен быть простым и легким в исполнении;
б) концы сшитого сухожилия должны сопоставляться без сборок, перекручивания и деформаций;
в) прочно фиксировать концы сухожилия, не допускать рубцового диастаза между концами сухожилия;
г) сохранение скользящей поверхности сухожилия;
д) сохранение внутриствольного кровообращения в сухожилии и, по возможности, в паратеноне;
е) шов не должен вызывать реакцию сухожильной ткани или ее разволокнение;
ж) удерживающий шов выполняется неудаляемой нитью с погружением узлов в толщу сухожилия.
Известно более 70 видов сухожильного шва. Такое количество свидетельствует не о совершенстве, а о том, что ни один из предложенных до сих пор швов не лишен серьезных недостатков.
Рекомендуемый вид шва – спиральный (пространственно ротированный) шов Кюнео. Он отвечает всем требованиям, предъявляемым к шву сухожилия. Относительным недостатком этого вида шва является необходимость тщательного наложения его. Небрежно выполненный шов Кюнео ведет к грубому рубцеванию и сращению стенок костно-фиброзного канала со сшитыми концами сухожилия.
Выбору шовной нити должно быть уделено самое серьезное внимание. В последние годы появилось большое количество атравматического шовного материала, в том числе и для шва сухожилий. Среди наиболее часто употребляемых нитей импортного производства для наложения удерживающего шва рекомендуют: этилон № 2/0, мерсилк № 0, мерсилен № 2.
Отечественный шовный материал более доступен, намного дешевле, и при правильном подборе по прочности фиксации, отсутствию нежелательных свойств не уступает импортному. Этим требованиям отвечает лавсан плетеный № 4. Необходимо предостеречь травматологов от использования отечественного шовного материала нейлона. Он имеет высокий коэффициент линейного растяжения и не может быть использован для соединения концов поврежденных сухожилий.
Методика первичного шва сухожилий глубоких сгибателей
При повреждениях сухожилий выделяют 5 зон. На уровне каждой из них методика восстановления имеет свои особенности и различия, которые оказывают существенное влияние на окончательный результат.
Рассмотрим конкретные клинические примеры.
Зона 1 . Вариант 1. Исходные данные: резаная рана в поперечном направлении, с отсечением сухожилия практически от места прикрепления к ногтевой фаланге.
Благоприятный вариант повреждения. Оперативное вмешательство заключается в реинсерции сухожилия.
 |
 |
|
|
|
Рис.5 Схема реинсерции сухожилия глубокого сгибателя трансоссальным швом. |
Рис.6 Вариант фиксации сухожилия а) параоссально; б) с обратным проведением нити через ногтевую пластинку |
||
Методика . Проксимальный конец сухожилия выдавливают в рану при сгибании кисти и пальцев. Если этот прием не удается, следует сделать поперечный доступ (1 см) на уровне проксимального межфалангового сустава. Как правило, конец сухожилия находится вблизи этого уровня, так как его удерживает от дальнейшего смещения питающая структура – брыжейка, исходящая из сухожилия поверхностного сгибателя.
Сухожилие прошивают одним из способов: по Фришу, Розову, Кюнео или Беннелю, и нити посредством проволочной петли проводят в дистальном направлении. Далее в ногтевой фаланге наносят 1-2 канала, через которые нить выводят на ногтевую пластинку и завязывают с натяжением. Швы на кожу. Повязка. Движения пальцем начинают с 5 – 6 дня. Через 4-5 нед. пуговицу срезают, больному рекомендуют разработку движений с нагрузкой (мячи, эспандеры).
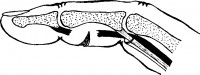
Зона 1 . Вариант 2. Исходные данные: резаная рана в поперечном направлении на уровне средней фаланги. Длина дистального отрезка сухожилия 0,5-1 см.
 |
 |
 |
|
Рис.7 Схема внутриствольного шва сухожилия |
||
Методика . В данном случае наиболее оправданной является методика внутриствольного шва (рис. 7). Она заключается в следующем: центральный конец поврежденного сухожилия обнаруживают и выводят в рану, затем прошивают по Кюнео, Фришу или Ланге. Главное, чтобы при проверке на прочность шов не скользил и не деформировал сухожилие. Далее сухожилие проводят в канал, обе нити с помощью прямой сухожильной иглы вводят в периферический отрезок и выводят на подушечку пальца. Через тот же выкол их переводят на ногтевую фалангу через канал, сделанный шилом. Нить фиксируют на пуговице.
В отдельных случаях фиксация сухожилия к ногтевой фаланге путем чрескостного проведения нити невыполнима или нерациональна.
Для этого предложен способ фиксации, не предполагающий нанесение канала в ногтевой фаланге. Заключается он в следующем. Штыкообразным доступом обнажают сухожилие сгибателя, оторванное от ногтевой фаланги. Стараясь не повредить скользящие поверхности, сухожилие прошивают по Фришу, Кюнео или Ланге; после этого оба свободных конца нити заряжают в прямую толстую сухожильную иглу. Сделав вкол иглы у основания ногтевой фаланги параллельно последней, иглу проводят под ногтевой матрицей на кончик пальца. Обратным вколом поочередно проводят обе нити на поверхность ногтевой фаланги, где их фиксируют узловым швом на 4 недели (рис. 5).
Зона 1 . Вариант 3. Исходные данные: резаная рана в области проксимального межфалангового сустава, длина периферического отрезка более1 см
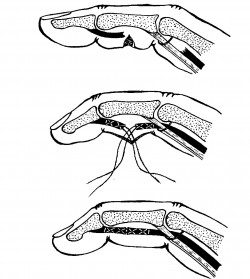
Рис.8 Схема шва сухожилия сгибателя на уровне средней фаланги
В данном случае выполнить фиксацию сухожилия к ногтевой фаланге не представляется возможным. Проведенные через периферический отрезок сухожилия нити могут прорезывать ткань сухожилия и повреждать стенки костно-фиброзного канала. Неизбежное воспаление усилит процесс рубцевания. В этом случае рану расширяют в стороны, выполняют ревизию. С целью проследить целостность ножек поверхностного сгибателя, нервов и терминальных ветвей пальцевых артерий. Сухожильные концы прошивают по Кюнео, сводят, в этом положении нити завязывают. Внутриствольный шов заканчивают наложением обвивного адаптирующего шва по Клейнерту (схема) нитью 5/0-6/0 Supramid, Etylon или Dexon 4/0, Dexon II Plus (рис. 9).

Рис.9 Схема сухожильного шва по Кюнео с адаптирующим швом по Клейнерту.
Зона 2 . Наиболее сложная для восстановления сухожилий.
Синонимы: «ничейная зона», «no man ’ s land» («ничья земля»), «проклятая зона» и т.д. Сложность обусловлена: особенностями анатомического строения, большой амплитудой смещения глубокого сухожилия, значительными нагрузками, которые приходятся на данный уровень. Границы зоны: средняя треть средней фаланги – проксимальный край первой кольцевидной связки пальца (схема).
На этом уровне тонкопластинчатая сухожильная полутрубка (так выглядит сухожилие поверхностного сгибателя) делится на 2 ножки, которые прикрепляются к боковым частям средней фаланги. Через эту полутрубку проходит цилиндрической формы сухожилие глубокого сгибателя. Завершает анатомический ансамбль кольцевидная связка, тесно прилегающая к обоим сухожилиям.
На этом уровне возникают несколько вариантов повреждений. Наиболее типичные из них.
Вариант 1 . Глубокий сгибатель пересечен на удалении1,5 см от ногтевой фаланги, поверхностный сохранен.
Решение здесь простое, как и само повреждение: внутриствольный погружной шов. В этом случае иссекать поверхностный сгибатель не следует.
Вариант 2 . Глубокий сгибатель поврежден на уровне1,5 см от места прикрепления к ногтевой фаланге, ножки поверхностного пересечены (одна или обе).
Решение. Повреждение относится к разряду сложных. В большинстве случаев в такой ситуации прибегают к иссечению поверхностного сгибателя, так как считают, что он мешает экскурсиям сросшегося сухожилия глубокого сгибателя. Но это не так.
На долю сухожилия поверхностного сгибателя приходится 60% сгибательного усилия, поэтому роль сохранения его велика. В этой ситуации прибегают к шву ножек с выведением нитей на боковые поверхности средней фаланги (рис. 10), где их фиксировали на пуговицах. В подавляющем большинстве случаев уровень повреждения сухожилия глубокого сгибателя оказывается смещенным на 0,5-1,0 сми более в центральном или периферическом направлениях (следствие положения пальцев в момент травмы). В связи с этим после внутриствольного шва, процесс рубцевания не влияет на сухожилие поверхностного сгибателя. Разумеется, нужны продуманные рекомендации в течение всего периода реабилитации, в первую очередь по двигательному режиму.
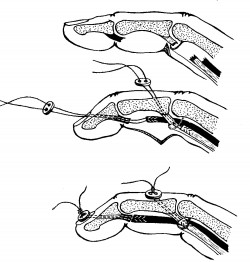
Рис.10 Схема восстановления обоих сухожилий сгибателей
Вариант 3. Повреждены оба сгибателя, причем поверхностный – на уровне сухожильного перекреста (chiazma tendinum), а глубокий – вблизи от него.
Решение. Сухожилие поверхностного сгибателя подлежит иссечению. Это вынужденная мера, но к ней необходимо прибегнуть, иначе оба сухожилия срастутся вместе, и объем движений будет определять сухожилие поверхностного сгибателя (в лучшем случае). В худшем – движений не будет. Отсечение сухожилия поверхностного сгибателя следует выполнять из небольшого дополнительного разреза на ладони, который проводят по одной из ладонных складок (лучше – по дистальной). Вместе с поверхностным в эту рану выводят и сухожилие глубокого сгибателя, где можно легче осуществить его прошивание.
Периферический отрезок прошивается или при согнутом пальце, когда сухожилие как бы «рождается» из костно-фиброзного канала, или из расширенного доступа (линейный разрез 1-2 смпо ладонно-боковой поверхности пальца). Следующим этапом с помощью проволочного проводника центральный конец сухожилия глубокого сгибателя проводят в костно-фиброзный канал до уровня повреждения, где и сшивают (шов Кюнео + обвивной шов). При необходимости восстанавливают кольцевидные связки.
Подобным образом восстанавливают сухожилие глубокого сгибателя и на более проксимальном уровне, включая кольцевидную связку у основания пальца. Поскольку нет правил без исключений, есть они и здесь. В некоторых случаях ножки сухожилия поверхностного сгибателя начинаются почти от уровня основания пальца, что является благоприятным условием для восстановления обоих сухожилий (2-х ножек поверхностного и глубокого). Для шва ножек при таком варианте предпочтителен шов по Ланге, Фришу или Розову.
Зона 3 . Границы – проксимальный край кольцевидной связки – периферический край связки лучезапястного сустава (карпальной).
Особенности зоны . Сухожилия находятся в тесной связи с сосудисто-нервными пучками общих пальцевых нервов и общих пальцевых артерий. Поверхностная артериальная дуга. У лиц пожилого возраста возможны отклонения в анатомии 3 зоны кисти в связи с рубцовыми изменениями ладонного апоневроза (болезнь Дюпюитрена) или предшествующими травмами, воспалительными заболеваниями и т.п.
Поверхностное расположение срединного нерва на выходе из карпальной связки. Quadratus morti у основания ладони и 1 луча.
Зона характеризуется частым повреждением сразу нескольких сухожилий 2-х и более пальцев. Более частыми бывают сопутствующие повреждения нервов, артерий.
В практике встречается несколько вариантов повреждения сухожилий сгибателей в этой зоне.
Вариант 1 . Изолированное повреждение сухожилий сгибателей одного пальца на уровне центральной части ладони.
Решение. Накладывают внутриствольный шов прочной нитью на каждое из сухожилий.
В послеоперационном периоде – ранние движения, поздняя нагрузка.
Вариант 2 . Повреждение 3-4 сгибателей на 2-3 пальцах в центре ладони.
Решение. Каждое из сухожилий подлежит восстановлению посредством наложения прочного внутриствольного погружного шва в расчете на раннюю дозированную нагрузку. Допустимо использовать в качестве прокладки между сухожилиями жировую ткань, часть стенки костно-фиброзного канала или сухожильного влагалища.
Вариант 3 . Повреждение 2-3 сухожилий сгибателей у основания ладони.
Решение. Восстановлению подлежат все сухожилия посредством наложения прочного внутриствольного погружного шва. В случае сшивания поверхностных и глубоких сгибателей одновременно крайне желательно использовать короткие мышцы ладони (червеобразные) в качестве прокладки. Для этого мышцу перемещают с минимальной травматизацией под поверхностный сгибатель и фиксируют 2-3 рассасывающимися швами. В этом случае становится возможным достижение максимального результата в виде полного восстановления функции пальцев.
Зона 4 . Границы зоны практически зависят от ширины карпальной связки + 0,5-1 см проксимальнее и дистальнее ее.
Особенности зоны . Сухожилия соприкасаются тесным пучком в стенках канала. Вместе со стволом срединного нерва, внешне не отличающимся от сухожилий. С этим связаны многочисленные примеры ошибочного сшивания концов нерва с концами тех или иных сухожилий.
Повреждения сухожилий на этом уровне, к счастью, редкие. Восстановление поврежденных в результате травмы сухожилий здесь практически не отличается по технике от восстановления их в 3 зоне. Особенностью планирования операции является обязательное выполнение резекции карпальной связки на всем ее протяжении, так как срастающиеся сухожилия неизбежно увеличиваются в поперечнике и могут блокировать рубцовыми сращениями функцию всех остальных сухожилий, идущих в непосредственной близости от сшитого сухожилия. Нельзя ограничиваться только рассечением связки. В этом случае вновь образующиеся рубцы сформируют канал более тесным, чем до травмы, увеличивая давление на сухожилия, как удавкой. В результате возможно нарушение функции всех сухожилий.
Зона 5 . Границы: проксимальный край карпальной связки – переход сухожилий в мышечные брюшки. Сухожилия сгибателей пальцев кисти дополняют сухожилия сгибателей собственно кисти. Кроме того, проходят магистральные артерии – лучевая и локтевая, а также локтевой и срединный нервы с сопровождающими их венами.
Особенности зоны:
1) наличие пространства Пирогова;
2) наличие магистральных артерий, вен и нервных стволов относительно крупного сечения;
3) отсутствие сухожильных влагалищ и костно-фиброзных каналов.
Отмеченные выше особенности существенным образом влияют как на характер повреждений и их тяжесть, так и на подход к восстановлению поврежденных сухожилий.
Так, ульнарные повреждения нижней трети предплечья наряду с повреждением сухожилий часто сопровождаются пересечением локтевого сосудисто-нервного пучка. В свете современных представлений, все элементы нуждаются в обязательном восстановлении. В этом случае проблема с сухожилиями решается легче наложением любого из многочисленных внутриствольных швов. Восстановление сосуда и нерва требует от специалиста-травматолога особых навыков и умения.
Если на уровне 5 зоны имеет место повреждение нескольких сухожилий, проблема также не представляется сложной – на концы сухожилий накладывают внутриствольные швы. Сложным является вопрос идентификации одноименных сухожилий.
Существуют приемы, с помощью которых это можно сделать. Так, на входе в канал сгибателей сухожилия поверхностных и глубоких сгибателей располагаются в определенном порядке, зная который, можно идентифицировать концы сухожилий.
Одним из ориентиров может быть типичное расположение локтевой артерии с нервом (ниже их проходит только сухожилие локтевого сгибателя кисти), лучевой артерии (выше нее – место прохождения лучевого сгибателя кисти и сухожилия длинного сгибателя 1 пальца). Таким образом, остаются 8 сухожилий II-V пальцев. Но и здесь есть некоторые ориентиры. Как правило, при расширенном доступе к поврежденным сухожилиям сгибателей в нижней трети предплечья удается разделить все сухожилия на две группы – поверхностных и глубоких сгибателей. Несколько сложнее это сделать у субъектов-брахицефалов, т.е. людей приземистых, с короткими толстыми руками, проще – у долихоцефалов.
Разделение на группы осуществляют исходя из следующих признаков: мышцы сухожилий поверхностных сгибателей располагаются тотчас под собственной фасцией предплечья, а глубоких – под ними; дном глубоких является межкостная мембрана (пространство Пирогова).
Следующим этапом идентификации является определение сухожилий сгибателей V пальца (мы рассматриваем случай полного пересечения всех структур волярной поверхности предплечья до межкостной мембраны). Ориентиры: эти сухожилия более тонкие, при этом настолько, что отличаются от остальных, располагаются тотчас над локтевым сосудисто-нервным пучком ближе к средней линии предплечья.
Остаются сухожилия сгибателей II-III-IV пальцев. Идентифицировать сухожилия II пальца поможет опять же их расположение – они идут рядом с лучевой артерией, чуть ближе к средней линии предплечья, чем лучевая артерия. Не следует путать эти сухожилия с сухожилием длинного сгибателя 1 пальца. На этом следует остановиться отдельно. Сухожилие длинного сгибателя 1 пальца, несмотря на свое название, имеет более короткую сухожильную часть: после выхода из канала сгибателей оно идет глубже всех и косо, имея общее направление в сторону нижней трети локтевой кости. Кроме того, мышечное брюшко в некоторых случаях начинается на удалении 3-4 смот карпальной связки и служит отличным ориентиром для идентификации. Не следует его путать с поперечно расположенными волокнами квадратного пронатора кисти.
Что касается сухожилий III-IV пальцев, то практическим хирургам и для них могут быть рекомендованы некоторые нюансы идентификации.
Так, поверхностные сгибатели IV и V пальцев нередко срастаются вместе и идут единым пластинчатым тяжем. Та же картина нередко характерна и для сухожилий глубоких сгибателей IV и V пальцев. Отличительные особенности сухожилий поверхностных и глубоких сгибателей уже оговаривали. Остаются сухожилия сгибателей III пальца. Если нет других ориентиров, то их определяют по остаточному принципу. В других случаях некоторую помощь может оказать соседство сухожилий поверхностных сгибателей со срединным нервом. Необходимо быть внимательным и не допустить шва одного из концов нерва с сухожилием III пальца. С помощью операционной лупы удается рассмотреть детали, присущие только нерву: мелкие извитые сосуды на поверхности, внутриствольную артерию на срезе, которая кровит, если удалить тромб из просвета артерии влажным тампоном, смоченным в растворе гепарина. Кроме того, нерв имеет более выраженный тенистый рисунок, меньше блестит, чем сухожилие, особенно у молодых людей. Кроме того, при легкой тракции за центральный отрезок нерва мышцы не смещаются, за периферический – пальцы, в первую очередь III,- не сгибаются. Можно упростить идентификацию периферических концов сухожилий сгибателей проводится просто – тракцией за соответствующее сухожилие. Все вышеперечисленное в большей степени касается, конечно же, центральных концов сухожилий. Проверкой правильности идентификации является точное совпадение срезов сухожилий после наложения внутриствольного шва. Разумеется, речь идет, прежде всего, о таких повреждениях как резаные раны.
Восстановление сухожилий, нервов, артерий предплечья – трудоемкая и длительная процедура. Некоторые специалисты позволяют себе раздельно восстанавливать только сухожилия глубоких сгибателей, а поверхностные сшивают единым блоком. Необходимо категорически возразить против такой методики восстановления и стремится к селективному восстановлению сухожилий. Иначе говоря, сшиванию подлежит каждое сухожилие в отдельности, несмотря на угрозу рубцевания всех сшитых сухожилий в единый блок. Для профилактики такого исхода в реабилитационном периоде рекомендуются раздельные движения каждым пальцем в отдельности, начиная с 4-5 суток после операции. При таком подходе выраженность рубцов бывает меньше, они не блокируют соседние сухожилия, а в отдаленном периоде результаты превосходят все ожидания.
Ввиду большого количества поврежденных структур возникает вопрос очередности восстановления.
Естественно, что при декомпенсации артериального кровотока в первую очередь сшивают артерию. Выбор в пользу восстановления той или другой артерии решается просто: восстанавливают более крупную артерию. Это, как правило, лучевая, но бывает и наоборот. В то же время, хирург, восстановив артерию, усложняет процесс восстановления сухожилия длинного сгибателя 1 пальца. Оно расположено под артерией, если рассматривать уровень на 4-5 смвыше карпальной связки. Таким образом, целесообразно в 1 очередь сшить это сухожилие, а затем приступить к восстановлению артерии. Много времени сухожильный шов одного сухожилия не занимает, поэтому запредельная ишемия наступить не может. Такая тактика более предпочтительна, поскольку хирург не травмирует артерию и не наступает ее тромбоза.
Вторым этапом восстанавливаются остальные сухожилия глубокой группы. Последовательность восстановления решающего значения не имеет. Главное – не допустить перенатяжения какого-либо из сухожилий, что неприятным образом может отразиться на положении пальцев кисти в отдаленном периоде: тот или иной палец будет либо отвисать, либо, наоборот, иметь ограничение разгибания. Меньшее значение это имеет для сухожилий поверхностных сгибателей, но и здесь тщательность наложения сухожильного шва является определяющей для успеха операции в целом.
Для успешного восстановления скольжения всех сухожилий целесообразно применять прокладки между группой поверхностных и глубоких сухожилий, а, в отдельных случаях, и в пространстве Пирогова. Наиболее подходящим материалом является сверхтонкая пленка толщиной 25-40 мкм из тетрафторэтилена. Уложенная между сухожилиями и фиксированная достаточным количеством отдельных швов она является отличным изолятором. Она не требует удаления, хорошо переносится больными, способствует формированию оптимальных рубцов на месте травмы сухожилий. Из других материалов можно рекомендовать выкраивание фасции из поверхностных сгибателей. Удается выкроить листок шириной 3-3,5 см длиной до 8-10 см. Этого, как правило, достаточно для изоляции сухожилий. Недостатком этого материала является его рубцовое сращение со сшитыми сухожилиями; это уменьшает ценность фасции как изолятора сухожилий. Допустимо также использование отдельных мышц в качестве изоляторов, например, квадратного пронатора.
Двухэтапная сухожильная пластика.
На первом этапе путем осторожной препаровки рубцов с запаянными в них сосудами и нервами пальцев формируют канал. В него помещают тефлоновый стержень или трубку. На этом же этапе могут быть восстановлены мягкотканные структуры – нервы, сосуды, кольцевидные связки. Вторым этапом спустя 8 недель при неосложненном течении репарационного процесса стержень заменяют аутотрансплантатом сухожилия. Новообразованные стенки канала при микроскопическом исследовании в этот период наиболее соответствуют требованиям, предъявляемым к сухожильному влагалищу. Оптимальным способом фиксации сухожильного трансплантата к ногтевой фаланге, с нашей точки зрения, является способ Беннеля (1942). На уровне предплечья сухожилие вплетают в культю сухожилия и прошивают отдельными узловыми швами (способ Пульвертафта). Второй этап решает задачу – восстановления непрерывности сухожилия, что также не является главным в лечении. Решающее значение приобретает восстановительное лечение больного.
Раннее перемещение сухожилий в костно-фиброзном канале – наиболее простой и легкодоступный путь предотвращения образования прочных рубцовых спаек в послеоперационном периоде. Многие специалисты используют ранние активные движения, считая этот путь единственно правильным. Но движения могут оказать и нежелательный эффект в виде активизации фибропластических процессов (Mason M.L., Allen M.E.). При постоянной и интенсивной нагрузке активные движения к концу третьей недели, когда развиваются мощные рубцы, становятся невозможными.
Методика разработки активных движений пальцев в послеоперационном периоде.
Она должна сочетать преимущества покоя и достоинства движений и заключаться в следующем. В течение первых 3-4 дней обеспечивают покой оперированной конечности. После спадения отека сухожилие перемещают на всю возможную амплитуду путем активного сгибания пальца (пальцев). Однократные перемещения сухожилия не вызывают активной альтеративно-экссудативной реакции со стороны стенок сухожильного влагалища. Через сутки сухожилие перемещают в противоположном направлении, также активным способом. Оба положения фиксируют съемными гипсовыми лонгетами. Методика направлена не на разрывание образующихся спаек между стенкой канала и сухожилием, а на их растяжение. К исходу третьей недели у большинства больных удается получить удовлетворительную амплитуду сгибания пальцев. Дальнейшую разработку движений проводится с применением эспандеров (поролоновых, резиновых, пружинных и т.п.). Окончательный результат учитывают не ранее 6-7 мес. после операции. Иногда прогресс увеличения амплитуды движений продолжается до 8-12 мес. Следует отметить, что характер пациента, его настойчивость и упорство имеют большое значение в достижении успеха. Данную методику можно дополнить физиотерапевтическим лечением. Однако, существенной разницы в результатах мы не отметили.
РЕАБИЛИТАЦИЯ
Это сложная, длительная и кропотливая работа с каждым пациентом, можно даже сказать, что с каждым пальцем каждого пациента. Она требует терпения и от пациента и от врача. Проводит реабилитацию врач-реабилитолог, но ответственность за конечный результат всё равно лежит на оперировавшем хирурге. Продолжительность реабилитации может быть разной – от нескольких недель до нескольких месяцев. Все это время пациент не должен выписываться на работу, иначе все усилия пойдут прахом. Производственная деятельность и работа несовместимы.
В отличие от травмы сухожилий сгибателя к повреждениям сухожилий разгибателя часто относятся без должного внимания, что связано с распространенным представлением о сравнительно благополучных исходах при травмах данной локализации, с малой частотой возникновения поздних осложнений. Тем не менее, сухожилия разгибателя представляют конечную структуру сложного аппарата, который обеспечивает передачу усилий внешних и внутренних мышц необходимой человеку сбалансированной функции пальца («внешними» называют мышцы, которые на кисти представлены только своими сухожилиями). Повреждения на любом уровне этого отлаженного механизма, будь то кость, кожный покров, сухожильно-мышечные образования, сосуды или нервы, могут привести к тугоподвижности и дезорганизации функций пальцев.
Для удобства оценки повреждений , а в определенной степени и для выбора метода лечения, сухожилие разгибателя в области кисти и дистального отдела предплечья делят на восемь зон. Повреждения зоны I (молоткообразный палец) сопровождаются нарушением механизма разгибания на уровне дистального межфалангового сустава, в результате чего развивается типичная молоткообразная деформация пальца. Это закрытое повреждение является следствием внезапного сгибания концевой фаланги, находящейся в положении максимального разгибания. В итоге происходит разрыв конца сухожилия или отрыв сухожилия от кости вместе с различными по величине костными фрагментами. Активное разгибание дистальной фаланги становится невозможным. Похожая деформация может явиться следствием резаных ран или других открытых повреждений кожных покровов, сочетающихся с травмой сухожилия.
В ранние сроки лечение закрытых повреждений сухожилия на уровне дистального межфалангового сустава должно заключаться в шинировании на срок до шести недель в положении разгибания концевой фаланги. Другие суставы пальца или кисти должны оставаться незаблокированными, в том числе необходимо поддерживать активные движения в проксимальных межфаланговых суставах. Если по окончании 6-недельного срока разгибание затруднено, можно в течение следующих шести недель продолжить иммобилизацию только в ночное время суток, с последующим строгим контролем. При любом рецидиве следует возобновить шинирование в непрерывном режиме еще на три недели. При длительном использовании гипсовой иммобилизации необходимо обращать внимание на состояние кожных покровов во избежание их мацерации и некроза. Для более надежного оказания помощи при подвывихе в дистальных межфаланговых суставах иногда применяют один из способов оперативной фиксации спицами.
Открытые повреждения по типу молоткообразного пальца могут стать серьезной лечебной проблемой. При поперечных резаных ранах сухожилие и кожу лучше сшивать отдельными швами с использованием нерассасывающихся нитей. Если концы сблизить не удается, прибегают к кожной пластике и первичному пластическому замещению дефекта сухожилия, или проводят реконструктивную операцию в более позднем периоде. Неотложная помощь включает промывание раны/сустава, наложение повязки, применение антибиотиков широкого спектра действия, шинирование в положении разгибания и последующую быструю подготовку к хирургическому вмешательству, которое должно состояться в ближайшие 24 часа.
Зона II включает повреждения сухожилия в проекции диафиза средней фаланги. Причина возникновения травмы обычно связана с резаными ранами или открытыми переломами. Повреждение сухожилия менее чем на 50% от его ширины без нарушения функции разгибания можно лечить консервативно, с уходом за раной и 7-10 дневным шинированием в положении разгибания, за которым следует активная разработка движений. При повреждении более 50% или затруднеии разгибания ДМФС следует восстановить непрерывность сухожилия с последующим шинированием или фиксацией разогнутого ДМФС спицами на 6-8 недель согласно протоколу лечения «молоткообразного пальца». При открытых переломах с ранением разгибателя, проводят лечение перелома и реконструкцию сухожилия с дальнейшим осуществлением комплекса мероприятий, направленных на восстановление двигательной активности.
Отрыв центральной ножки сухожильного растяжения в области ее прикрепления к средней фаланге относят к повреждениям зоны III с изначальным нарушением механизма разгибания в ПМФС. В отсутствии лечения подобные травмы заканчиваются подвывихом боковых порций разгибателя в ладонном направлении с развитием через 1-2 недели классической деформации по типу бутоньерки, при которой средняя фаланга согнута, а концевая находится в положении гиперэкстензии. Обследование пациента выявляет ограничение или отсутствие активного разгибания в ПМФС. При закрытой свежей травме болевые ощущения и отечность в области ПМФС могут затруднять диагностику отрыва центральной ножки. В таких случаях наиболее рациональная тактика включает шинирование разогнутого ПМФС, наблюдение за больным и повторное обследование через семь дней. Пястно-фаланговый и ДМФС не подлежат иммобилизации совместно с ПМФС. Если через неделю диагноз закрытого отрыва центральной ножки подтверждается клиническими проявлениями, гипсовую иммобилизацию продолжают в течение 4-6 недель с еженедельным осмотром. По окончании периода иммобилизации следует плановая реабилитация полного объема движений.
При открытых повреждениях зоны III проводят лечение раны, включая промывание, удаление нежизнеспособных тканей, артротомию по показаниям и пластическое закрытие дефекта при недостатке местных мягких тканей. Сухожилие восстанавливается первичными швами, или ему предоставляется возможность сращения естественным путем в условиях трансартикулярной спицевой фиксации на 4-6 недель. В этой зоне существует вероятность заживления вторичным натяжением, так как благодаря строению раз-гибательного аппарата не происходит ретракции оторвавшейся части во время удержания ПМФС в разгибательном положении.
Зона IV располагается над проксимальной фалангой. Повреждение сухожилия разгибателя на этом участке часто является следствием перелома проксимальной фаланги. Сухожильное растяжение здесь достаточно широкое, что объясняет большую частоту неполных разрывов. Но даже при полном разрыве оторвавшееся сухожилие не мигрирует в проксимальном направлении, а удерживается на месте сагиттальными пучками, аналогично повреждениям зоны III.
Сухожильное растяжение на уровне зоны IV
затрагивает относительно широкое пространство, поэтому в большинстве случаев для полноты обследования и лечения возникает необходимость в расширении резаных ран хирургическим путем. У некоторых пациентов удается сблизить концы сухожилия внутрисухожильными швами. Но так как сухожильный пучок в этой области нередко остается плоским, то такой тип швов может не удержать соединение в надежном состоянии. В таких случаях для выполнения поставленной задачи можно сшить сухожилие простыми отдельными или «близко/далеко-далеко/близко» швами (горизонтальными матрацными швами). Рекомендуются ранние движения в режиме активного сгибания и пассивного разгибания.
Если повреждения зоны IV
сочетаются с переломами проксимальной фаланги, то стабильная фиксация перелома значительно упрощает раннее подключение сухожилия к работе пальца.
Открытые травмы зоны V обычно возникают от удара кулаком по зубам противника. В данной главе вопросы лечения подобных ран рассматриваются в разделе «Инфекция». Закрытые повреждения мало характерны для указанной области и, как правило, затрагивают лучевую порцию поперечной связки, что приводит к подвывиху или вывиху сухожилия разгибателя пальцев в межпястный промежуток с локтевой стороны. Следует помнить, что подобная травма может произойти у пожилых людей на фоне инволютив-ных изменений.

Если удается поставить диагноз в ближайшие 2-3 недели после травмы, то травматический или дегенеративный разрыв поперечной связки можно лечить консервативно. Для этого суставы фиксируют гипсовой повязкой, в которой запястье находится в нейтральном положении, пястно-фаланговые ПФС (ПФС) разогнуты, а ПМФС и ДМФС свободны, или в таком же положении пальца накладывается мостовидная шина, специально сконструированная для повреждений поперечной связки. При запоздалой диагностике или неудовлетворительных результатах 6-8 недельного шинирования центрирование сухожилия должно выполняться оперативным способом.
Повреждения зоны VI локализуются дистальнее или проксимальнее сухожильных соединений, связывающих сухожилия общего разгибателя (ОРП). Обнаружить проксимально расположенное повреждение одного сухожилия ОРП не всегда просто, так как разгибание пальца в ПФС не страдает за счет опосредованного действия соседнего сухожилия через сухожильное соединение. Дополнительные методы обследования, такие как УЗИ или МРТ, имеют в такой ситуации низкую диагностическую ценность, и единственной возможностью поставить диагноз остается физи-кальное исследование. Аналогичным образом затруднена диагностика разрывов разгибателей указательного пальца (РУП) и наименьшего пальца (РНП), так как их разгибание может обеспечивать ОРП. Результатом как разрыва ОРП проксимальнее сухожильного соединения, так и изолированного повреждения сухожилия РУП или РНП станет смещение проксимального конца сухожилия. Нередко конец сухожилия РУП или РНП может уйти до уровня удер-живателя разгибателей. В этом отношении обследование в операционной целесообразнее, чем в отделении неотложной помощи. Как правило, повреждение сухожилия на этом уровне можно устранить внутриствольными швами, дополненными сшиванием эпитендиния.
Открытые повреждения зоны VI могут сочетаться с обширными дефектами мягких тканей, что нередко требует этапной кожной пластики и первичного или отсроченного восстановления целостности сухожилия путем сшивания или за счет пересадки сухожильного трансплантата.
В зоне VII разрывы происходят на уровне удерживателя сухожилий, где сухожилия мышц располагаются в шести синовиальных влагалищах. Для повреждений этой области также характерно смещение концов разгибателя, что делает плановое хирургическое вмешательство неизбежным. Оперативное лечение должно отличаться особой тщательностью во избежание сращения сухожилия с вышерасположенным удерживателем, при удлинении которого часто возникает необходимость закрытия раны Z-пластикой. Несостоятельность удерживателя приводит к патологическому выпячиванию сухожилий разгибателя в области запястья. Разрывы сухожилий могут сочетаться с травмой чувствительных ветвей лучевого и локтевого нервов, о повреждении которых следует помнить при быстром распознавании и сшивании нервов с использованием микрохирургической техники. Оставленные без внимания сопутствующие ранения нервов приводят не только к утрате чувствительности на участке тыльной поверхности кисти, но и к невропатии с хроническим болевым синдромом.
Повреждения зоны VIII касаются области сухожильно-мышечного соединения разгибателя. Травма здесь всегда проникающая, с небольшим входным отверстием или массивным повреждением мягких тканей, и часто является следствием открытых переломов костей предплечья. При первичном обследовании проникающей раны, обычно ножевой или от пореза осколком стекла, можно обнаружить несоответствие между сравнительно небольшой раной на коже и значительным разрушением подлежащих тканей даже при сохраненной нормальной функции разгибания. Что касается сшивания самого сухожильно-мышечного соединения, то сложность заключается в прорезывании мышечной ткани при затягивании узлов. Непрерывность соединения обеспечивается швами в форме большой восьмерки, после чего следует период иммобилизации на срок от четырех до шести недель в положении 20° разгибания кисти и 20° сгибания в ПФС. Хорошее восстановление функций возможно при локализации травмы дистальнее заднего межкостного нерва предплечья.
Составляют от 1,9 до 18,8% всех травм кисти. Однако значение их определяется не количеством, а тяжелыми последствиями ранения.
Повреждения сухожилий наблюдаются как при малых колотых, резаных, рубленых ранах, так и при тяжелых травмах кисти. Повреждение сухожилий при травме происходит в ране, но в зависимости от положения пальца (согнут или разогнут), режущего предмета, позиции кисти и напряжения мышц может смещаться.
Придерживаясь определенной методики обследования, нетрудно распознать повреждение сухожилия, так как связанные с ним двигательные расстройства легко обнаруживаются. По мере накопления опыта хирург по расположению раны и обстоятельствам повреждения ставит правильный диагноз. Не следует с целью диагностики производить излишних движений, искать в ране концы перерезанного сухожилия, не подготовив соответствующих условий к вмешательству на сухожилии. Усиленные попытки к сгибанию способствуют кровотечению, разрыву мезотенонеальных связок и расхождению концов сухожилий.
Принципы лечения повреждений сухожилий . Тактика, техника и детали оперативных вмешательств при повреждениях сухожилий кисти имеют свои особенности; они не перестают совершенствоваться и обсуждаться на страницах периодической печати почти во всех странах мира. Им посвящена огромная литература. В настоящее время общепризнано, что трудности восстановления и результаты операции различны при повреждениях сухожилий разгибателей и сгибателей пальцев. Кроме того, неодинаковы исходы и в зависимости от уровня повреждения сухожилия. Хирурги солидарны и в том, что операция восстановления непрерывности сухожилий сгибателей, в области синовиальных влагалищ на пальцах и на запястье, является трудным вмешательством, требующим специальной подготовки хирурга и особой обстановки.
По времени вмешательства сейчас различают: первичный шов - в пределах 20 ч с момента повреждения, отсроченный - в ближайшие 10-20 дней после травмы при условии первичного заживления случайной раны. Так же делят и тендопластику на раннюю - 20-30 дней после травмы - и позднюю, осуществляемую в отдаленные сроки (В. И. Розов, 1952).
Первичные оперативные вмешательства на сухожилиях не показаны: при загрязненных резаных ранах; при рвано-ушибленных, размозженных ранах, при множественных вывихах и переломах, даже при надлежащей хирургической обработке и применении антибиотиков; во всех тех случаях, когда хирург не считает возможным зашить рану. Операции на сухожилиях не производятся также, если нет чистой операционной комнаты, свежего (не более суток назад) стерилизованного и не раскрытого бикса с операционным бельем и перевязочным материалом, соответствующего инструментария, операционной сестры, ассистента и хирурга, владеющего техникой шва сухожилий и нервов, и если нет возможности наблюдать за больным после операции.
Первичный шов сухожилий сгибателей пальцев
Обработка кожи обычная, обескровливание на плече или предплечье. При единичных повреждениях сухожилий на предплечье, когда отыскание концов и восстановление утраченных соотношений не сложно, первичный шов сухожилия можно произвести под местной регионарной, внутрикостной или внутривенной анестезией. При повреждениях сухожилий сгибателей в области запястья, ладони и пальцев и при ранах, осложненных вывихами и переломами, следует оперировать под наркозом в специализированном стационаре. Хирурги, специализировавшиеся в этой области, руководствуются при обезболивании каждый своим навыком.
Обработка раны выполняется по ранее изложенной методике. Атравматичность вмешательства достигается тем, что хирург и помощник излишне не касаются, не сдвигают, не травмируют ткани.
Большое значение имеют острота и соответствие инструментария, шовного материала, щажение связок сухожильного влагалища, бережное отношение к тканям, увлажнение их во время операции и т. п.
После иссечения раны для обнажения концов сухожилия приходится иногда расширять ее в стороны, образуя лоскутные, или производить дополнительные разрезы по проекции хода сухожилия. Наибольшее расхождение концов наблюдается при ранении сухожилий сгибателей в области сухожильных влагалищ и на протяжении запястного канала. Чтобы не травмировать крючками мягкие ткани, края раны раздвигаются ранорасширителем или прошиваются шелком, раздвигаются или подшиваются к коже вдали от раны. Поврежденные концы сухожилия не следует захватывать грубыми пинцетами, нужно удерживать их специальными зажимами или прошить тонкой нитью и взять на «держалки».
Когда концы сухожилия не размяты, их можно не иссекать, а ограничиться осторожным и нежным протиранием марлевым шариком, смоченным фурацилином; размятые и ушибленные концы сухожилия экономно отсекаются бритвой. Для шва сухожилия лучшими являются атравматичные иглы, монолитные с нитью.
При отсутствии их - синтетическая монолитная нить и другие атравматичные шовные материалы и иглы.
Принимая во внимание различие соотношений сухожилий сгибателей пальцев с окружающими тканями, современные хирурги выделяют несколько зон и в соответствии с этим ставят показания к операции в каждой конкретной зоне.
При восстановлении сухожилий сгибателей на протяжении сухожильных влагалищ применяются подвесной шов проволокой, выводимой наружу по методу Беннела, и его видоизменения. Показания к тому или иному способу сухожильного шва определяются локализацией повреждения сухожилия и опытом хирурга-специалиста.
Первичный шов сухожилий сгибателей пальцев в зоне сухожильных влагалищ при сочетанных повреждениях сухожилий, костей и суставов возможен только в руках высококвалифицированного специалиста и при наличии соответствующих условий.
Рис. 121. Внутриствольные швы сухожилий.
а - по Кюнео; б - по Беннелю; в - по Казакову; г - по Розову; 9 - схема крепления швов на коже при удаляемом сухошильном шве
При случайном повреждении сухожильных приборов и восстановлении их недопустимо натяжение тканей, затрудняющее скольжение, поэтому иногда их приходится замещать паратеноном или фасцией, взятой с предплечья.
Повреждения сухожилий сгибателей на уровне луче-запястного сустава - в зоне запястного канала - заслуживают особого внимания. Проходящие в нем сухожилия сгибателей II-V пальцев, защищенные локтевой синовиальной сумкой, располагаются в два ряда, тесно прилегая друг к другу. Более глубоко лежат сухожилия глубокого сгибателя и сухожилие поверхностного сгибателя II пальца.
Поверхностный слой образован сухожилиями поверхностного сгибателя III-IV и V пальцев, срединным нервом и сухожилием длинного сгибателя большого пальца (см. рис. 62). Непосредственно у гороховидной кости через локтевой канал запястья с предплечья на ладонь проходят локтевые артерия и нерв.
При ранениях ладонной поверхности запястья повреждения сухожилий сгибателей часто бывают множественными и сочетаются с ранением срединного, реже - локтевого нерва. Хирургическую помощь в стационаре должен оказывать опытный хирург, по возможности в кратчайший срок после ранения.
Распознаются повреждения сухожилий в области запястного канала по локализации, по виду раны, по механизму повреждения и по положению и функции пальцев.
Лечение повреждения сухожилий на уровне запястного канала - это первичная хирургическая обработка раны, отыскание и соединение центральных и периферических концов поврежденных сухожилий сгибателей и нервов пальцев. Эта операция требует много времени, надлежащих условий, обстановки, анестезиолога, ассистента и специалиста-хирурга.
Рекомендуется, обеспечив надлежащий доступ и чистоту раны, вначале произвести ревизию нервных стволов, руководствуясь топографо-анатомическими соотношениями. Матовый цвет нерва, наличие рядом сопровождающих сосудов, зернистое строение, кровоточивость среза отличают нерв от сухожилия. Отыскание концов поврежденных сухожилий целесообразно начать с лучевого сгибателя кисти, постепенно выжимать и выводить в рану и брать на держалки все проксимальные, а затем, сгибая пальцы и кисть, отыскивать дистальные концы. Только после обнаружения всех поврежденных сухожилий и нервов восстанавливается сначала целость сухожилий, затем - нервов. Практическое выполнение этой операции весьма сложно, нередки тяжелые ошибки, а результаты часто бывают неудовлетворительными.
При наличии чистой раны без размозжения краев возможно наложение первичных швов на поврежденные сухожилия и нервы. После шва сухожилия на уровне запястного канала нередко возникают сращения, затрудняющие функцию сухожилий. Во избежание этого некоторые хирурги сшивают только сухожилия глубоких сгибателей, частично иссекая сухожилия поверхностного сгибателя.
А. М. Волкова (1975) на основании опыта лечения сочетанных повреждений сухожилий сгибателей и нервов на уровне запястного канала сообщает о следующих результатах: полное восстановление функций получено у 45,8% пострадавших, хороший исход - у 38,6%, удовлетворительный - у 15,6%. Автор рекомендует одновременное восстановление сухожилий и нервов в условиях специализированного стационара.
Итак, пострадавшие с повреждениями сухожилий в зоне лучезапястного сустава должны немедленно доставляться в специализированное хирургическое отделение для операции первичного или отсроченного шва сухожилий сгибателей и нервов кисти.
Дальнейшее лечение должно проводиться хирургом, оперировавшим больного. При настойчивом желании больного и терпении можно достичь удовлетворительного исхода.
Особенност и наложени я первичног о шв а н а сухожили е длинног о сгибател я боль шог о пальца. Сухожилие длинного сгибателя большого пальца проходит на кисти в толще мышц. Оно на всем протяжении заключено в синовиальное влагалище, которое более свободно, чем влагалища остальных пальцев.
При повреждении сухожилия длинного сгибателя большого пальца на уровне пястно-фалангового сочленения затруднительно отыскание центрального конца в толще мышц thenar и часто требуется значительное расширение раны или дополнительный разрез. Трудно также проводить сухожилие через фиброзный канал на уровне пястно-фалангового сустава. Кроме того, оперируя в этой зоне, всегда необходимо предвидеть опасность повреждения чувствительной и двигательной ветви срединного нерва (см. рис. 27).

Рис. 122. «Критическая зона» для шва сухожилий сгибателей пальцев (заштрихована).

Рис. 123. Схема трансфиксационной техники шва сухожилий сгибателей.
а - по Пугачеву; б - по Вердану; в, г, д - по Бстех.
Все же результаты шва и пластики сухожилия длинного сгибателя большого пальца лучше, чем на смежных пальцах.
Первичный шов сухожилий сгибателей на ладони
Здесь сухожилия сгибателей II-III-IV пальцев, на протяжении 1,5-2 см окруженные рыхлым перитендинеумом, проходят вне синовиальных влагалищ. Результаты их восстановления более благоприятны. Повреждения сухожилий сгибателей в этой зоне нередко бывают множественными и осложняются ранением пальцевых нервов.
Шов сухожилий сгибателей пальцев в области синовиальных влагалищ в «критической зоне » затруднителен и дает худшие результаты (рис. 122). Вопрос о первичном, отсроченном шве и тендопластике сгибателей в области сухожильных влагалищ в практической деятельности каждый хирург вправе решать сообразно своему опыту и конкретным условиям.
Согласно мнению большинства современных хирургов первичный шов сухожилия на протяжении «критической зоны» может применяться только при наличии идеальных условий: чистая с гладкими краями рана без осложнения костными повреждениями и без дефекта кожных покровов и не позднее 6 ч с момента повреждения.
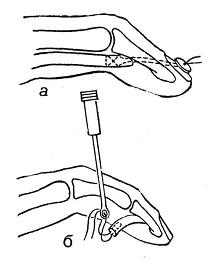
Рис. 124. Схема чрескостной фиксации центрального (а) и периферического конца (б) сухожилия глубокого сгибателя.
Принципиальная установка кратко сводится к следующему. При ранении сухожилий в «критической зоне» восстанавливается целость только глубокого сгибателя пальцев. Центральный конец сухожилия поверхностного сгибателя подшивается к глубокому, проксимальнее шва сухожилия, вне зоны сухожильного влагалища. Эта деталь не только способствует сохранению силы пальца, но и поддерживает мышечное равновесие. Большинство хирургов (Н. М. Водянов, 1973; Bsteh, 1956; Verdan, 1960) для шва сухожилий сгибателей в зоне сухожильных влагалищ пользуются трансфиксационной техникой с «поддерживающими» швами (рис. 123).
При этом способе после иссечения раны расширяется зона повреждения сухожильного влагалища в проксимальном и дистальном направлениях, но по мере возможности сохраняются удерживающие кольцевидные и крестовидные связки. Если в ране не обнаруживается центральный конец сухожилия, то на ладони делается дополнительный разрез, из которого он выводится в рану к дистальному концу. В области ладонной раны, под контролем глаза центральный конец глубокого сгибателя через кожу, ладонный апоневроз и поверхностный сгибатель прокалывается нержавеющей иглой и фиксируется к надкостнице пястной кости в соответствующем межкостном промежутке.
Сила натяжения мышц при этом способе снимается, и соприкасающиеся концы сухожилия на пальце можно не сшивать или наложить только адаптирующие швы на перитенониум, затем восстанавливается связочный аппарат сухожильного влагалища по методу С. И. Дегтяревой (1970) или другим способом. Во избежание спаек рекомендуется частичное иссечение сухожильного влагалища на уровне повреждения в пределах 0,5-1 см. Операция заканчивается тщательным гемостазом и глухим швом раны; иммобилизация кисти моделированной тыльной гипсовой лонгетой. Продолжительность иммобилизации зависит от срока регенерации сухожилия и от консолидации перелома при сочетанных повреждениях. Иглы, фиксирующие сухожилие, удаляются через 3 нед. При повреждении сухожилия глубокого сгибателя на уровне дистального межфалангового сустава показана фиксация центрального конца к дистальной фаланге чрескостным съемным швом (В. С. Дедушкин, 1976; рис. 124).
Весьма ответственно послеоперационное ведение больных с повреждением сухожилий кисти. Этому вопросу посвящены специальные работы (Н. В. Корнилов с соавт., 1975, и др.)Безусловно, необходимо послеоперационное лечение проводить под непосредственным контролем оперировавшего хирурга совместно с врачом лечебной гимнастики и физиотерапевтом по разработанной, но всегда индивидуализируемой схеме. Активные движения разрешаются только после снятия фиксирующих игл и блокирующих нитей - не ранее 3 нед. Активные движения в дистальных межфаланговых суставах проводятся при сберегательной фиксации средней фаланги (В. И. Розов, 1952). В среднем через 1 1 /2 - 2 мес больные выписываются на работу.
Удаляемые, облегчающие или подвесные швы в меньшей степени нарушают кровообращение и проще внутриствольных, поэтому разработано уже несколько их вариантов и продолжается усовершенствование деталей как у нас, так и за рубежом.
Условия экстренного вмешательства всегда менее благоприятны, чем плановая операция квалифицированного хирурга в спокойной обстановке. Поэтому показания к первичному шву в пределах синовиально-апоневротической зоны суживаются в пользу отсроченного шва и ранней тендопластики.
Шов сухожилия глубокого сгибателя пальцев на уровне средней фаланги
При поперечном направлении раны часто поврежденным оказывается только сухожилие глубокого сгибателя; обнаруживается невозможность сгибания дистальной фаланги. Некоторые хирурги рекомендуют в таких случаях не сшивать сухожилие, но это ведет к выпадению скульптурного и ограничению других видов захвата.
Правильнее придерживаться тактики, рекомендованной еще в 1952 году В. И. Розовым. Если при хирургической обработке в ране обнаруживаются оба конца сухожилия глубокого сгибателя, то они сшиваются по всем правилам. Когда технически невозможно осуществить этот шов, целесообразно проксимальный конец фиксировать к дистальной фаланге чрескостным съемным швом. Если обнаруживается только периферический конец сухожилия, то для обеспечения упора фаланги производится тенодез или артродез сустава. Только у лиц «тонких» профессий предпринимается восстановительная операция.
Нет единства мнений по вопросу тактики хирурга при одновременном повреждении сухожилий сгибателей многих пальцев. Одни рекомендуют одновременное восстановление сухожилий лишь некоторых, наиболее функционально важных пальцев, другие предпочитают одновременное сшивание всех сухожилий, а некоторые - отложенный шов сухожилий или раннюю тендопластику.
В 1956 году результаты В. И. Розова при первичном шве 189 сухожилий сгибателей кисти и пальцев у 127 больных (по пятибалльной оценке) были следующие: «5» - 26,4%; «4» - 27%, «3» 18,5о/о, «2» 19%, «1» 2,2%, неизвестно 6,9%. Нам известны отдаленные результаты первичного шва у 22 пациентов (30 сшитых сухожилий): хороший результат отмечен при 17 швах, удовлетворительный - у 9, плохой - при 4 швах сухожилий.
О. В. Владимирцев (1972) отмечает значительное улучшение исходов после первичного шва сухожилий сгибателей с применением разгрузочного капронового шва - до 89,8% хороших, 6,8% - удовлетворительных и 3,4% - плохих. Verdan (1972), анализируя ряд достижений, отмечает преимущества первичного шва в руках специалиста.
Н. М. Водянов (1973), имеющий значительный опыт, считает, что при изолированных повреждениях сухожилия глубокого сгибателя пальца показан поддерживающий первичный шов до 24 ч с момента травмы всем пострадавшим независимо от характера повреждения, возраста и профессии. Он приводит следующие сведения о результатах первичного шва сухожилия глубокого сгибателя пальцев 75 больных: хороший результат - 53; удовлетворительный - 17, неудовлетворительный - 5.
Оптимальным сроком для свободной пластики сухожилий сгибателей пальцев кисти считают первые 2 мес после повреждения, пока не наступила дегенерация дистального отрезка поврежденного сухожилия. Эта восстановительная операция должна производиться специалистами хирургии кисти (С. И. Дегтярева, 1970; Н. П. Демичев, 1977).
Восстановление сухожилий разгибателей пальцев, если нет противопоказаний, производится при первичной обработке неосложненных и осложненных ран пальцев и кисти.
Первичный шов сухожилий разгибателей при единичных повреждениях может производиться в амбулаторной обстановке в травматологическом пункте при наличии соответствующих условий. Вторичный шов и тендопластика осуществляются в стационаре.
Повреждения сухожилий разгибателей чаще всего (59,5%) наблюдаются на пальцах, реже (34,6%) - в области пясти, и лишь при обширных ранах целость их нарушается на уровне запястья (5,9%).
Восстановление сухожилий разгибателей при первичной обработке особых трудностей не представляет, когда рана нанесена острорежущим предметом. Периферический и дистальный концы сухожилия отстоят недалеко и обнаруживаются в ране или близлежащих тканях. Операция выполняется в следующей последовательности: экономное иссечение раны, восстановление нарушенных соотношений скелета, суставов, шов сухожилия разгибателя, шов нерва и закрытие раны. Сухожилие разгибателя можно соединить любым швом, но предпочтительнее накладывать поддерживающий или внутрисухожильный шов, не препятствующий скольжению.
Вторичный шов сухожилия производится и по заживлении раны, на 8-10-й день или позднее - через 3-4 нед. Важно, чтобы рана зажила первичным натяжением, чтобы ткани не были отечными, суставы не были ригидными. При вторичном шве, если выделенные концы сухожилия не удается сблизить без натяжения, можно использовать для их соединения и рубцовую ткань, образовавшуюся между его концами (В. И. Розов, 1952).
Тендопластика разгибателей пальцев показана в тех случаях, когда между концами сухожилия имеется диастаз и функциональные расстройства зависят от повреждения разгибателя. Это плановая операция. Для тендопластики разгибателей используются различные анатомические ресурсы. Небольшой диастаз между концами сухожилия можно заместить сухожильными перемычками иличастью retinaculum extensorum. Для замещения обширных дефектов используется сухожилие длинной ладонной мышцы или трансплантат из широкой фасции бедра. Для замещения дефекта сухожилия длинного разгибателя большого пальца применяется замена его сухожилием собственного разгибателя указательного пальца или сухожилием длинного лучевого разгибателя кисти и гомопластика.
После наложения шва и тендопластики разгибателей кисть фиксируется ладонной гипсовой лонгетой с небольшим слоем ватно-марлевой подкладки. При повреждении сухожилий разгибателей на уровне пальцев лонгета накладывается от кончика пальца до середины предплечья, при повреждении сухожилия в области пясти - от проксимальных межфаланговых суставов до локтя, при повреждении на уровне запястья - от пястно-фаланговых суставов до нижней трети плеча, в функциональном положении на 20-25 дней. Продолжительность иммобилизации зависит от обширности раны, ее течения, состояния больного и других условий.
При открытых повреждениях тыла запястья или пясти нередко наблюдается нарушение целости многих сухожилий разгибателей. При осуществлении первичного шва иногда необходимо вскрытие соответствующего костно-фиброзного канала, целость которого в конце операции должна быть восстановлена.
Во избежание спаянного рубца сшитое сухожилие покрывается близлежащими мягкими тканями. На тыле кисти обязательно сшиваются межсухожильные перемычки.
При повреждении сухожилия разгибателя на уровне пястнофалангового сочленения часто повреждаются боковые пучки разгибательного аппарата пальца, которые необходимо восстановить. Прежде чем зашить капсулу, следует осмотреть сустав, чтобы в нем не осталось мелких осколков кости, хряща или связочного аппарата. Поврежденные капсула и связки зашиваются отдельными швами.
Н. М. Водянов, анализируя результаты шва сухожилий разгибателей у 105 больных (143 сухожилия) в зависимости от характера раны и локализации повреждения, приводит следующие данные: при наложении сухожильного шва в области пальцев из 61 получены хорошие результаты у 36, удовлетворительные - у 7, плохие - у 8, неизвестно - у 10. При аналогичной операции на тыле кисти из 56 достигнуты хорошие результаты у 35, удовлетворительные - у 12, плохие - у 1 и неизвестно - у 8. Автор полагает, что первичный шов сухожилий разгибателей должен применяться в любых условиях.
В современной периодической литературе имеется много сообщений о благоприятных функциональных исходах шва и тендопластики сухожилий разгибателей, а успех при восстановлении сгибателей пальцев еще часто ускользает от хирургов. Среднее число дней нетрудоспособности при открытых повреждениях сухожилий составляет 31,8 (см. табл. 12).
Проблема восстановления скользящего аппарата разгибателей и сгибателей кисти и по сей день интересует хирургов, хотя многие из специалистов располагают уже столь значительным опытом, что выработали свои методические рекомендации (Н. М. Водянов, 1973; Я. Г. Дубров, 1975; Н. В. Корнилов, 1976; Pulvertaft, 1973; Wilhelm, 1975, и др.).
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти

 а)
а) б)
б)

